آپنه خواب چیست؟ (علائم، عوارض جدی و راه های درمان)
آپنه خواب چیست؟ علائم و عوارض بلند مدت این اختلال تنفسی هنگام خواب. راهنمای جامع های ورت: علائم شبانه و روزانه، ریشه ها، عوامل خطر، تشخیص، و عوارض جدی (قلب، مغز). کاملترین مقاله را بخوانید!

خواب، ستون اصلی سلامتی ماست؛ زمانی که بدن و ذهن ما فرصت بازسازی و ترمیم پیدا میکنند. اما برای میلیونها نفر در سراسر جهان، شب، به جای آرامش و استراحت، با نبردی خاموش برای نفس کشیدن همراه است. آپنه خواب (Sleep Apnea)، یک اختلال جدی و بالقوه خطرناک در خواب است که در آن تنفس فرد در طول خواب به طور مکرر متوقف یا بسیار کمعمق میشود. این وقفههای تنفسی کوتاه اما مکرر، میتوانند کیفیت خواب را به شدت کاهش داده و پیامدهای جدی برای سلامت در بلندمدت داشته باشند، در حالی که فرد اغلب خودش از آنها بیخبر است و تنها علائم آن در طول روز (مانند خستگی شدید) یا مشاهدات همسر/شریک خواب، نشاندهنده وجود مشکل است.
آپنه خواب چیست و چه انواعی دارد؟ چه علائم هشدار دهنده در شب و روز دارد که باید به آنها توجه کرد؟ چه عواملی خطر ابتلا به این اختلال را افزایش میدهند، از ویژگیهای فیزیکی گرفته تا سبک زندگی و بیماریهای زمینهای؟ این اختلال تنفسی هنگام خواب چه عوارض ویرانگری بر سیستمهای مختلف بدن (قلب، مغز، متابولیسم و...) در بلندمدت میگذارد؟ چگونه میتوان آپنه خواب را به درستی تشخیص داد و جدیدترین و مؤثرترین روشهای درمان آن کدامند تا بتوان به خوابی آرام و سالم دست یافت؟
در این مقاله جامع، عمیق، کامل و تخصصی از هایورت (hiwert.com)، به واکاوی تمام ابعاد آپنه خواب میپردازیم. با استناد به بهروزترین و معتبرترین منابع علمی، بالینی و تحقیقات منتشر شده، از تعریف و انواع مختلف آپنه خواب گرفته تا علائم و نشانههای شبانه (مانند خروپف بلند و وقفههای تنفسی) و روزانه (مانند خستگی شدید)، ریشههای احتمالی و عوامل خطر مؤثر (در OSA و CSA)، فرآیند دقیق تشخیص (شامل تستهای خواب در آزمایشگاه و منزل)، عوارض جدی و بلندمدت آپنه خواب بر سلامت سیستمهای مختلف بدن، و نهایتاً، جامعترین و بهروزترین روشهای درمانی (شامل دستگاههای PAP، دهانی، جراحی، داروها و تغییرات سبک زندگی) و نکات کلیدی برای مدیریت زندگی با این اختلال. هدف ما ارائه کاملترین، دقیقترین، قابل اعتمادترین و کاربردیترین منبع اطلاعاتی در مورد آپنه خواب است تا شما را با این اختلال جدی آشنا کنیم، به شما در شناخت علائم هشدار دهنده کمک کنیم و مسیر دسترسی به تشخیص و درمان را روشن نماییم.
آپنه خواب چیست؟ تعریفی دقیق از اختلال تنفسی هنگام خواب و انواع آن
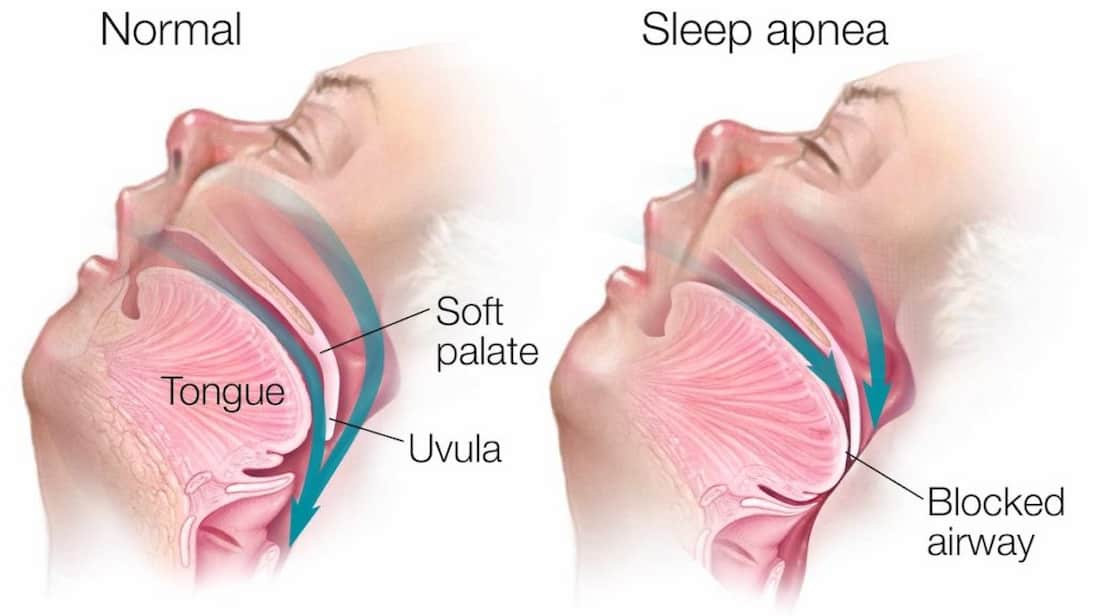
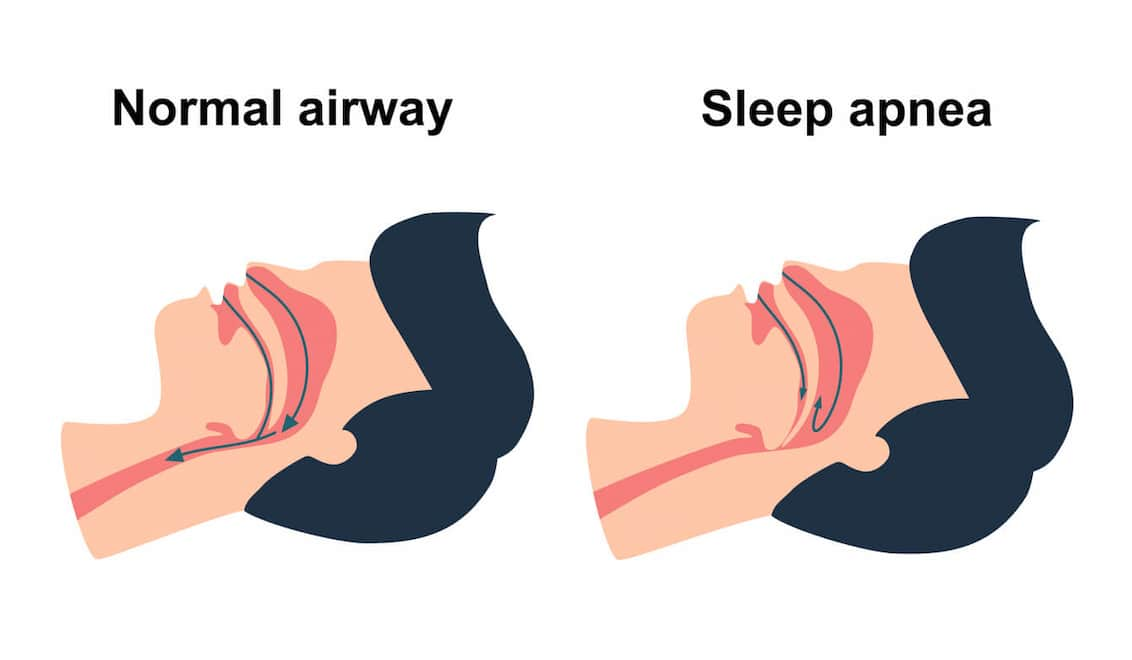
آپنه خواب (Sleep Apnea)، یک اختلال رایج اما اغلب تشخیص داده نشده در خواب است که با دورههای مکرر توقف کامل (Apnea) یا کاهش قابل توجه (Hypopnea) جریان هوا از طریق مجاری تنفسی در حین خواب مشخص میشود. این وقفههای تنفسی، منجر به کاهش سطح اکسیژن در خون و بیدار شدنهای لحظهای و ناخودآگاه فرد از خواب میشود تا فرآیند تنفس از سر گرفته شود. این چرخه مکرر، کیفیت و ساختار خواب را به شدت مختل کرده و از رسیدن فرد به مراحل عمیق و ترمیمی خواب جلوگیری میکند. تعداد این وقفه ها (شاخص آپنه-هیپوپنه یا AHI) در هر ساعت، شدت آپنه خواب را تعیین می کند.
انواع اصلی آپنه خواب عبارتند از:
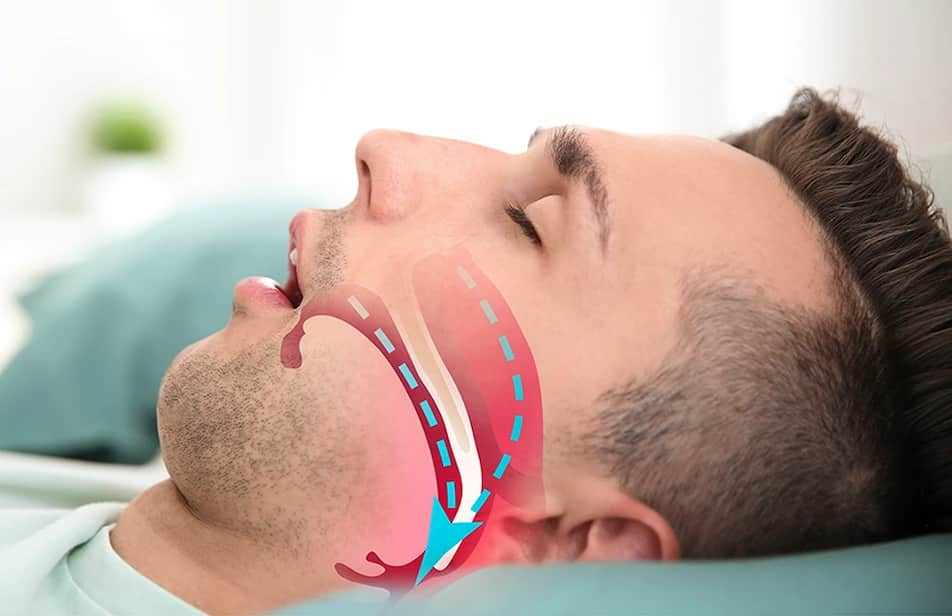
- آپنه خواب انسدادی (Obstructive Sleep Apnea - OSA): این شایعترین نوع آپنه خواب است و حدود ۸۴٪ از کل موارد را تشکیل میدهد. در OSA، مشکل در انسداد یا باریک شدن فیزیکی مجاری تنفسی فوقانی (ناحیه پشت حلق و زبان) در حین خواب است. هنگامی که عضلات در این ناحیه (مانند عضلات نرم کام، زبان کوچک، دیوارههای جانبی حلق و زبان) در طول خواب شل میشوند، مجرای تنفسی باریک یا کاملاً مسدود میشود و جلوی جریان هوا را میگیرد. تلاش فرد برای نفس کشیدن در مقابل این انسداد منجر به خروپف بلند، صداهای خفگی یا نفسنفس زدن میشود. مغز با تشخیص کمبود اکسیژن، فرد را برای لحظهای بیدار میکند تا عضلات حلق سفت شده و مجرا باز شود، که این بیداری معمولاً به حدی کوتاه است که فرد صبح آن را به یاد نمیآورد.
- آپنه خواب مرکزی (Central Sleep Apnea - CSA): این نوع کمتر شایع است (حدود ۱٪ از موارد). در CSA، مشکل در سیستم عصبی مرکزی است. مغز به درستی سیگنالهای لازم را به عضلات تنفسی (مانند دیافراگم) ارسال نمیکند و در نتیجه، فرد برای مدت کوتاهی هیچ تلاشی برای نفس کشیدن انجام نمیدهد. این نوع آپنه کمتر با خروپف بلند همراه است و ممکن است فرد با احساس تنگی نفس از خواب بیدار شود. CSA اغلب با بیماریهای زمینهای مرتبط با مغز یا قلب همراه است.
- آپنه خواب مختلط یا پیچیده (Treatment-Emergent Central Sleep Apnea / Complex Sleep Apnea): این نوع زمانی رخ میدهد که یک فرد مبتلا به OSA در حال دریافت درمان با دستگاه فشار مثبت راه هوایی (مانند CPAP) است، اما در حین درمان، الگوی تنفسی او به آپنه مرکزی تغییر میکند. این بدان معناست که درمان انسداد فیزیکی موفق بوده، اما مشکل جدیدی در کنترل تنفس از سوی مغز ظاهر شده است.
شناخت نوع آپنه خواب برای تعیین بهترین رویکرد درمانی بسیار مهم است.
علائم و نشانههای آپنه خواب: هشدارهایی در شب و پیامدهایی در روز (بررسی جامع)
علائم آپنه خواب میتواند بسیار متنوع باشد و اغلب توسط خود فرد مبتلا در شب مشاهده نمیشود، بلکه توسط همسر، اعضای خانواده یا هماتاقی گزارش میگردد. پیامدهای این وقفههای تنفسی در طول روز خود را نشان میدهند.
علائم شبانه (اغلب توسط دیگران مشاهده میشوند):
خروپف بلند و مداوم: این یکی از شایعترین و اصلیترین علائم آپنه خواب انسدادی است و اغلب با صداهای خفگی، نفسنفس زدن یا سوت کشیدن همراه است، که نشاندهنده تلاش فرد برای عبور دادن هوا از مجرای مسدود شده است. شدت خروپف لزوماً با شدت آپنه خواب مرتبط نیست.
وقفههای تنفسی مشاهده شده: افرادی که در کنار فرد مبتلا میخوابند، ممکن است مشاهده کنند که تنفس او برای چند ثانیه (معمولاً ۱۰ ثانیه یا بیشتر) متوقف میشود و سپس با یک صدای بلند (مانند نفسنفس زدن یا خفگی) از سر گرفته میشود. این اصلیترین نشانه آپنه (توقف کامل تنفس) است.
نفسنفس زدن، خفگی یا سوت کشیدن هنگام خواب: صداهایی که فرد هنگام تلاش برای باز کردن مجرای تنفسی مسدود شده یا پس از یک وقفه تنفسی ایجاد میکند.
بیداریهای ناگهانی همراه با تنگی نفس یا احساس خفگی: در آپنه مرکزی شایعتر است، اما در OSA نیز ممکن است رخ دهد و فرد را با احساس وحشت از خواب بیدار کند.
پرتاب شدن یا حرکات ناگهانی بدن در حین خواب: تلاش برای باز کردن مجرای تنفسی میتواند باعث حرکات ناگهانی بدن شود.
عرق کردن شبانه بیش از حد.
افزایش دفعات ادرار در طول شب.
دشواری در به خواب رفتن یا باقی ماندن در خواب (بیخوابی - Insomnia).
علائم روزانه (اغلب توسط خود فرد احساس میشوند):
خستگی مفرط در طول روز (Hypersomnia): این یکی از شایعترین و ناتوانکنندهترین علائم آپنه خواب است. فرد با وجود اینکه ساعتهای کافی در رختخواب بوده، احساس میکند خواب کافی و ترمیمی نداشته است و در طول روز به شدت خوابآلود و خسته است. این خوابآلودگی میتواند در موقعیتهای مختلف (در محل کار، هنگام رانندگی، هنگام تماشای تلویزیون) رخ دهد و خطرناک باشد.
سردرد صبحگاهی: کاهش سطح اکسیژن خون در طول شب میتواند منجر به سردردهای صبحگاهی شود که ممکن است تا چند ساعت پس از بیداری ادامه یابند.
خشکی دهان یا گلوی خشک در صبح: به دلیل تنفس از راه دهان در طول شب (هنگام تلاش برای عبور هوا از مجرای مسدود شده).
دشواری در تمرکز، توجه یا حافظه: کمبود خواب ترمیمی بر عملکردهای شناختی تأثیر گذاشته و باعث دشواری در توجه، تمرکز، یادگیری، تصمیمگیری و یادآوری میشود.
تحریکپذیری، تغییرات خلقی یا افسردگی: کمبود خواب مزمن میتواند به شدت بر خلقوخو تأثیر گذاشته و منجر به تحریکپذیری، نوسانات خلقی، اضطراب و افزایش خطر افسردگی شود.
کاهش میل جنسی و عملکرد جنسی.
عدم بهبود علائم با وجود ساعتهای طولانی در رختخواب.
علائم در کودکان: آپنه خواب میتواند کودکان را نیز تحت تأثیر قرار دهد، اگرچه علائم ممکن است متفاوت باشند. در کودکان، بهجای خوابآلودگی مفرط در طول روز (که در بزرگسالان شایع است)، ممکن است علائم به صورت:
- بیشفعالی (Hyperactivity)
- مشکلات یادگیری یا تمرکز در مدرسه
- مشکلات رفتاری (مانند پرخاشگری یا نافرمانی)
- تنفس صدادار یا خروپف در حین خواب (ممکن است نه به بلندی بزرگسالان باشد)
- وقفههای تنفسی مشاهده شده
- تنفس از راه دهان در طول روز
- خوابیدن در موقعیتهای غیرعادی (برای کمک به باز نگه داشتن مجرا)
- شبادراری (در سنینی که انتظار نمیرود)
- تعریق شبانه
- مشکل در رشد و نمو در موارد شدید
شناسایی این علائم شبانه و روزانه، به خصوص اگر چندین علامت با هم دیده شوند، بسیار مهم است و باید فرد را به جستجوی کمک پزشکی سوق دهد.
ریشهها و عوامل خطر آپنه خواب: چرا برخی افراد مستعد این اختلال هستند؟
آپنه خواب ناشی از یک دلیل واحد نیست و عوامل متعددی در بروز آن، به خصوص در نوع انسدادی که شایعتر است، نقش دارند. عوامل خطر برای OSA و CSA متفاوت هستند:
عوامل خطر برای آپنه خواب انسدادی (OSA):
- اضافه وزن و چاقی: این اصلیترین عامل خطر برای OSA است. ذخایر چربی اضافی در اطراف مجاری تنفسی فوقانی میتواند باعث باریک شدن یا مسدود شدن آنها در حین خواب شود. افزایش دور گردن نیز شاخص خوبی برای ریسک بالاتر است.
- ویژگی های آناتومیک:
- مجاری تنفسی باریک: برخی افراد به صورت ژنتیکی مجاری تنفسی باریکتری دارند.
- لوزهها و آدنوئیدهای بزرگ: در کودکان، بزرگ بودن لوزهها (Tonsils) و آدنوئیدها (Adenoids) یکی از شایعترین دلایل انسداد مجاری تنفسی و آپنه خواب است.
- زبان بزرگ یا موقعیت عقبتر زبان: زبان بزرگ یا موقعیت عقبتر آن در دهان میتواند به سمت عقب لغزیده و مجاری تنفسی را مسدود کند.
- شکل کام نرم یا زبان کوچک: ویژگیهای آناتومیکی این نواحی میتواند ریسک انسداد را افزایش دهد.
- مشکلات فک و دندان: عقبتر بودن فک پایین (Retrognathia) یا کوچکتر بودن آن (Micrognathia) میتواند فضای پشت زبان را کم کرده و ریسک انسداد را افزایش دهد.
- جنسیت: مردان ۲ تا ۳ برابر بیشتر از زنان (قبل از یائسگی) در معرض خطر ابتلا به OSA هستند. ریسک ابتلا در زنان پس از یائسگی افزایش مییابد.
سن: ریسک ابتلا به OSA با افزایش سن بیشتر میشود و در افراد مسن شایعتر است.
سابقه خانوادگی: داشتن سابقه OSA در خانواده، ریسک ابتلای فرد را افزایش میدهد، که ممکن است به دلیل ویژگیهای آناتومیکی ارثی باشد.
مصرف مواد: مصرف الکل، داروهای آرامبخش (Sedatives) یا مسکنهای قوی (Opioids) باعث شل شدن عضلات حلق میشوند و میتوانند آپنه خواب انسدادی را بدتر کنند.
سیگار کشیدن: سیگاریها ۳ برابر بیشتر از افراد غیرسیگاری در معرض خطر ابتلا به OSA هستند. سیگار باعث التهاب و احتباس مایعات در مجاری تنفسی فوقانی میشود.
احتقان مزمن بینی: اگر به دلیل آلرژیها یا مشکلات ساختاری (مانند انحراف تیغه بینی) مشکل در تنفس از راه بینی دارید، احتمال تنفس از راه دهان در خواب افزایش یافته و این امر میتواند مجاری تنفسی را مستعد انسداد کند.
موقعیت خواب: خوابیدن به پشت (بر روی کمر) میتواند باعث لغزش زبان به سمت عقب شده و مجاری تنفسی را مسدود کند، که این امر آپنه خواب را در برخی افراد بدتر میکند.
بیماریهای زمینهای: برخی بیماریها مانند نارسایی احتقانی قلب، فشار خون بالا، دیابت نوع ۲، سندرم تخمدان پلیکیستیک، اختلالات هورمونی، سکته مغزی قبلی، و بیماریهای مزمن ریوی (مانند آسم و COPD) میتوانند ریسک OSA را افزایش دهند.
عوامل خطر برای آپنه خواب مرکزی (CSA):
- بیماریهای زمینهای (اصلیترین عامل): CSA اغلب ناشی از مشکلات زمینهای پزشکی است، به خصوص بیماریهایی که بر نحوه کنترل تنفس توسط مغز یا قلب تأثیر میگذارند:
- نارسایی احتقانی قلب (Congestive Heart Failure): شایعترین علت CSA.
- سکته مغزی یا آسیب مغزی: میتواند به بخشهایی از مغز که کنترل تنفس را بر عهده دارند، آسیب برساند.
- بیماریهای کلیوی شدید (نارسایی کلیوی): میتواند بر شیمی خون و کنترل تنفس توسط مغز تأثیر بگذارد.
- بیماریهای عصبی: مانند برخی اختلالات عصبی عضلانی که بر عضلات تنفسی یا اعصابی که آنها را کنترل میکنند تأثیر میگذارند.
- مصرف برخی داروها: استفاده مزمن از داروهای مسکن قوی (Opioids) یا برخی داروهای دیگر میتواند بر کنترل تنفس توسط مغز تأثیر گذاشته و ریسک CSA را افزایش دهد.
- ارتفاع زیاد: قرار گرفتن در ارتفاعات بالا با کمبود اکسیژن میتواند باعث تغییر الگوی تنفس و افزایش ریسک CSA شود.
- جنسیت: مردان بیشتر از زنان در معرض خطر ابتلا به CSA هستند.
- سن: CSA در افراد میانسال و مسنتر شایعتر است.

تشخیص آپنه خواب: فرآیندی حیاتی برای شناخت مشکل پنهان (بررسی جامع)
آپنه خواب یک اختلال جدی است که در صورت عدم تشخیص و درمان میتواند عوارض خطرناکی داشته باشد. به همین دلیل، تشخیص صحیح و به موقع آن بسیار حیاتی است. فرآیند تشخیص توسط پزشک (معمولاً پزشک عمومی، متخصص ریه، یا متخصص اختلالات خواب) انجام میشود و نیازمند جمعآوری اطلاعات و انجام تستهای تخصصی است.
- شرح حال و معاینه فیزیکی: پزشک شرح حال کاملی از علائم فرد (چه شبانه و چه روزانه)، سابقه پزشکی، سابقه خانوادگی اختلالات خواب یا بیماریهای مرتبط، داروهای مصرفی و سبک زندگی میگیرد. پزشک ممکن است به دنبال عوامل خطر فیزیکی (مانند اندازه لوزهها، اندازه زبان کوچک، دور گردن، وضعیت فک) در حین معاینه فیزیکی باشد. سؤال از همسر یا شریک خواب در مورد علائم شبانه (خروپف، وقفههای تنفسی) بسیار مهم و کمککننده است.
- تستهای غربالگری و ارزیابی اولیه: بر اساس شرح حال و معاینه، پزشک ممکن است پرسشنامههایی را برای ارزیابی خوابآلودگی در طول روز (مانند مقیاس خوابآلودگی اپوورث - Epworth Sleepiness Scale) یا پرسشنامههایی در مورد علائم آپنه خواب ارائه دهد.
- مطالعه خواب (Sleep Study / Polysomnography): این تست، استاندارد طلایی برای تشخیص آپنه خواب است و میتواند نوع و شدت آن را تعیین کند. مطالعه خواب معمولاً به صورت شبانه در یک آزمایشگاه خواب انجام میشود، اما تستهای خانگی نیز برای برخی کاندیداها وجود دارد. در مطالعه خواب، سنسورهایی به بدن فرد متصل میشوند تا فعالیتهای مختلف در حین خواب را ثبت کنند، از جمله:
- جریان هوا در مجاری تنفسی: ثبت تنفس از طریق بینی و دهان.
- حرکات قفسه سینه و شکم: ثبت تلاش برای نفس کشیدن.
- سطح اکسیژن خون: اندازهگیری اشباع اکسیژن خون با پالس اکسیمتری.
- ضربان قلب و ریتم قلب.
- فعالیت الکتریکی مغز (EEG): برای تعیین مراحل خواب (سبک، عمیق، REM) و تشخیص بیداریها.
- حرکات چشم (EOG): برای تشخیص مراحل خواب.
- فعالیت عضلانی (EMG): برای تشخیص حرکات بدن و تشخیص آپنه مرکزی. بر اساس اطلاعات جمعآوری شده، تعداد وقفههای تنفسی (آپنه و هیپوپنه) در هر ساعت خواب (AHI) محاسبه شده و شدت آپنه خواب (خفیف، متوسط، شدید) تعیین میشود. مطالعه خواب همچنین میتواند آپنه انسدادی را از آپنه مرکزی و سایر اختلالات خواب افتراق دهد.
- تست آپنه خواب در منزل (Home Sleep Apnea Testing - HSAT): برای برخی افراد با احتمال بالای OSA متوسط تا شدید، پزشک ممکن است یک تست سادهتر را برای انجام در منزل تجویز کند. این تست معمولاً سنسورهای کمتری نسبت به مطالعه خواب آزمایشگاهی دارد (مانند سنسورهای جریان هوا، تلاش تنفسی، سطح اکسیژن، ضربان قلب) و EEG را ثبت نمیکند. تست خانگی برای تشخیص OSA میتواند مفید باشد، اما برای تشخیص آپنه مرکزی یا سایر اختلالات خواب پیچیده مناسب نیست و نتایج آن باید توسط متخصص تفسیر شود.
- نقش همسر یا شریک خواب: مشاهدات همسر یا شریک خواب در مورد علائم شبانه (خروپف، وقفههای تنفسی، صداهای خفگی) اطلاعات بسیار ارزشمندی را برای پزشک فراهم میکنند و میتوانند به تشخیص کمک کنند. ضبط صدا یا ویدیوی کوتاه از فرد در حین خواب (به خصوص در زمانهایی که علائم مشاهده میشوند)، میتواند شواهد مستقیمی برای پزشک باشد.
تشخیص دقیق آپنه خواب، نیازمند ارزیابی جامع و انجام تستهای تخصصی خواب توسط متخصصین مجرب است.
عوارض بلند مدت آپنه خواب بر سلامت: پیامدهای جدی اختلال تنفسی شبانه بر سیستمهای بدن (بررسی جامع)
آپنه خواب یک اختلال ساده در خواب نیست؛ این وضعیت، به خصوص در صورت عدم تشخیص و درمان در بلندمدت، میتواند منجر به عوارض جدی و گاهی خطرناک بر سلامت سیستمهای مختلف بدن شود. این عوارض ناشی از کمبود مکرر اکسیژن خون (هیپوکسمی) و بیداریهای مکرر از خواب است که باعث فعال شدن سیستم عصبی سمپاتیک (پاسخ جنگ یا گریز) و افزایش سطح هورمونهای استرس در طول شب میشود.
- سلامت قلب و عروق: آپنه خواب یکی از عوامل خطر اصلی برای بیماریهای قلبی عروقی است. وقفههای مکرر تنفسی و کاهش اکسیژن خون باعث افزایش فشار خون در طول شب و روز میشود (هیپرتنسیون). آپنه خواب درمان نشده، خطر ابتلا به بیماری عروق کرونر، حملات قلبی مکرر، نارسایی قلبی، سکته مغزی، و اختلالات ریتم قلب (آریتمیها مانند فیبریلاسیون دهلیزی) را به شدت افزایش میدهد. در افراد با بیماری قلبی زمینهای، دورههای مکرر کاهش اکسیژن میتواند خطر مرگ ناگهانی ناشی از آریتمیهای قلبی را افزایش دهد.
- سلامت متابولیک: آپنه خواب با افزایش خطر اختلالات متابولیکی مرتبط است. کمبود مزمن اکسیژن و اختلال خواب میتواند بر حساسیت بدن به انسولین تأثیر منفی گذاشته و خطر ابتلا به مقاومت به انسولین و دیابت نوع ۲ را افزایش دهد. آپنه خواب همچنین با سندرم متابولیک (مجموعهای از عوامل خطر بیماری قلبی شامل فشار خون بالا، قند خون بالا، سطح غیرعادی کلسترول و افزایش دور کمر) مرتبط است.
- سلامت مغز و عملکردهای شناختی: کمبود خواب ترمیمی و کاهش اکسیژن خون در طول شب بر عملکرد مغز تأثیر میگذارد و میتواند منجر به:
- دشواری در تمرکز، توجه، یادگیری و حافظه.
- کندی در واکنش و زمان پاسخگویی.
- افزایش خطر حوادث: خوابآلودگی شدید در طول روز ناشی از آپنه خواب، یکی از علل اصلی تصادفات رانندگی و حوادث در محل کار است.
- مشکلات رفتاری و تحصیلی در کودکان: در کودکان، آپنه خواب میتواند منجر به بیشفعالی، مشکلات تمرکز، و عملکرد ضعیف در مدرسه شود.
- سلامت روان: آپنه خواب به شدت با اختلالات سلامت روان همپوشانی دارد. کمبود خواب مزمن و رنج ناشی از آپنه میتواند منجر به افزایش خطر افسردگی و اضطراب شود.
- سلامت دستگاه تنفسی: آپنه خواب میتواند علائم بیماریهای مزمن ریوی مانند آسم و COPD را بدتر کند.
- سلامت کبد: آپنه خواب با افزایش خطر بیماری کبد چرب غیرالکلی (NAFLD) و مشکلات در آنزیمهای کبدی مرتبط است.
- سلامت تولید مثل: آپنه خواب میتواند بر سطح هورمونها تأثیر گذاشته و منجر به کاهش میل جنسی، اختلال نعوظ در مردان، و مشکلات مرتبط با باروری شود.
- پیامدهای مرتبط با جراحی و داروها: آپنه خواب یک عامل خطر در هنگام استفاده از داروهای آرامبخش یا بیهوشی عمومی است. افراد مبتلا به آپنه خواب بیشتر در معرض خطر مشکلات تنفسی در حین یا پس از جراحی (به خصوص جراحیهای بزرگ یا زمانی که به پشت میخوابند) هستند. به همین دلیل، اطلاع دادن پزشک در مورد آپنه خواب قبل از هرگونه جراحی یا استفاده از داروهای آرامبخش حیاتی است.
- کاهش کیفیت زندگی: مجموع این عوارض جسمی، روانی و عملکردی، کیفیت کلی زندگی فرد مبتلا به آپنه خواب را به شدت کاهش میدهد. فرد ممکن است نتواند به فعالیتهای اجتماعی، شغلی یا تفریحی خود بپردازد و احساس رنج و ناتوانی کند.
- کاهش امید به زندگی: در موارد شدید و درمان نشده، آپنه خواب با افزایش خطر مرگ ناشی از بیماریهای قلبی عروقی، سکته مغزی و سایر عوارض جدی مرتبط است و میتواند امید به زندگی را کاهش دهد.
با توجه به این عوارض جدی و گسترده، تشخیص زودهنگام و درمان مؤثر آپنه خواب نه تنها کیفیت زندگی را بهبود میبخشد، بلکه برای پیشگیری از مشکلات سلامتی در بلندمدت و افزایش امید به زندگی حیاتی است.
درمان آپنه خواب: مسیرهای امیدبخش به سوی خوابی آرام و سالم (بررسی جامع روشها)
خبر خوب این است که آپنه خواب، با وجود جدی بودن، یک اختلال قابل درمان است و روشهای مؤثری برای مدیریت آن وجود دارد که میتوانند علائم را به شدت کاهش داده و خطر عوارض بلندمدت را کم کنند. برنامه درمانی بستگی به نوع و شدت آپنه خواب و شرایط هر فرد دارد و توسط پزشک متخصص تعیین میشود.
الف) درمانهای اصلی بر اساس نوع و شدت:
- درمان با فشار مثبت راه هوایی (Positive Airway Pressure - PAP): این روش، اصلیترین و مؤثرترین درمان برای آپنه خواب انسدادی (OSA) در تمام سطوح شدت (خفیف، متوسط، شدید) است. دستگاه PAP، هوای تحت فشار را از طریق یک ماسک (که بر روی بینی، دهان، یا هر دو قرار میگیرد) به مجاری تنفسی فرد در حین خواب میفرستد. این فشار هوا مانند یک "آتل" عمل کرده و مجاری تنفسی را در طول خواب باز نگه میدارد و از انسداد آن جلوگیری میکند. انواع مختلف دستگاههای PAP شامل:
- CPAP (Continuous Positive Airway Pressure): هوای تحت فشار را با یک سطح فشار ثابت در طول چرخه تنفسی ارسال میکند.
- BiPAP (Bi-level Positive Airway Pressure): هوای تحت فشار را با دو سطح فشار متفاوت ارسال میکند: یک فشار بالاتر هنگام دم و یک فشار پایینتر هنگام بازدم، که ممکن است برای برخی بیماران راحتتر باشد.
- APAP (Auto-titrating Positive Airway Pressure): فشار هوا را به صورت خودکار و بر اساس نیاز لحظهای بیمار در حین خواب تنظیم میکند. دستگاههای PAP نیازمند نسخه پزشک هستند و سطح فشار مناسب برای هر بیمار باید در طی یک مطالعه خواب تعیین شود.
- وسایل دهانی (Oral Appliances): این وسایل که توسط دندانپزشک متخصص ساخته و تنظیم میشوند، در حین خواب در دهان قرار میگیرند و با جلو نگه داشتن فک پایین یا زبان، به باز نگه داشتن مجاری تنفسی کمک میکنند. وسایل دهانی ممکن است برای آپنه خواب انسدادی خفیف تا متوسط، یا برای بیمارانی که نمیتوانند از دستگاه PAP استفاده کنند، گزینه مناسبی باشند. اثربخشی آنها معمولاً کمتر از PAP است.
- جراحی: در برخی موارد، جراحی برای رفع انسداد فیزیکی مجاری تنفسی ممکن است توصیه شود، به خصوص زمانی که دلیل انسداد مشخص و قابل اصلاح با جراحی است:
- برداشتن لوزهها و آدنوئیدها: شایعترین جراحی برای آپنه خواب در کودکان که به دلیل بزرگ بودن لوزهها و آدنوئیدها رخ میدهد.
- جراحیهای بافت نرم کام و حلق: مانند یوفولوپالاتوفارینگوپلاستی (UPPP) که بخشی از بافت اضافی پشت حلق و زبان کوچک برداشته میشود.
- جراحیهای فک و صورت: برای اصلاح مشکلات ساختاری فک و صورت که باعث باریک شدن مجاری تنفسی شدهاند.
- جراحیهای دیگر: مانند جابهجایی زبان به سمت جلو یا تحریک عصب کنترلکننده عضلات زبان. جراحی ممکن است برای بیمارانی که به PAP یا وسایل دهانی پاسخ ندادهاند، یا برای رفع مشکل آناتومیکال مشخص، در نظر گرفته شود. با این حال، اثربخشی جراحی برای OSA معمولاً کمتر از PAP است و ریسکها و عوارض جانبی خاص خود را دارد.
- درمان آپنه خواب مرکزی (CSA): درمان CSA عمدتاً بر روی درمان بیماری زمینهای که باعث اختلال در کنترل تنفس شده است (مانند نارسایی قلبی) متمرکز است. علاوه بر این، ممکن است از دستگاههای PAP (که ممکن است انواع خاصی مانند ASV داشته باشند)، اکسیژندرمانی مکمل، یا داروهایی برای تحریک تنفس استفاده شود.
ب) درمانهای دارویی:
- در حال حاضر، هیچ دارویی برای درمان مستقیم عامل اصلی آپنه خواب (چه انسدادی و چه مرکزی) وجود ندارد.
- با این حال، برخی داروها ممکن است برای مدیریت علائم همراه (مانند خوابآلودگی بیش از حد در طول روز) یا درمان بیماریهای زمینهای که باعث آپنه خواب میشوند، تجویز شوند.
- در دسامبر ۲۰۲۴، یک داروی کاهش وزن (Tirzepatide با نام تجاری Zepbound) توسط FDA برای درمان آپنه خواب انسدادی متوسط تا شدید در بیماران مبتلا به چاقی تأیید شد. این اولین دارویی است که به طور خاص برای درمان آپنه خواب تأیید میشود و با کمک به کاهش وزن، شدت آپنه خواب انسدادی را در افراد چاق کاهش میدهد. با این حال، PAP همچنان استاندارد طلایی درمان باقی میماند.
ج) تغییرات سبک زندگی و راهکارهای خودمراقبتی: این راهکارها، پایه و اساس مدیریت آپنه خواب هستند و باید در کنار درمانهای تخصصی به کار گرفته شوند:
- کاهش وزن: حتی کاهش اندک وزن در افراد چاق میتواند به شدت شدت آپنه خواب انسدادی را کاهش دهد و در برخی موارد منجر به بهبود کامل شود.
- ورزش منظم: فعالیت بدنی منظم میتواند به بهبود سلامت کلی، کاهش وزن و بهبود تون عضلات حلق کمک کند که ممکن است شدت OSA را کاهش دهد، حتی بدون کاهش وزن قابل توجه.
- تغییر موقعیت خواب: پرهیز از خوابیدن به پشت (بر روی کمر) و تلاش برای خوابیدن به پهلو میتواند شدت آپنه خواب انسدادی را در بسیاری از افراد کاهش دهد. میتوان از بالشهای مخصوص یا روشهای دیگر برای جلوگیری از چرخیدن به پشت در حین خواب استفاده کرد.
- پرهیز از الکل و آرامبخشها قبل از خواب: الکل و داروهای آرامبخش باعث شل شدن عضلات حلق شده و میتوانند آپنه خواب انسدادی را به شدت بدتر کنند. باید از مصرف آنها در ساعات قبل از خواب پرهیز کرد.
- پرهیز از سیگار کشیدن: سیگار کشیدن باعث التهاب و تورم مجاری تنفسی شده و آپنه خواب را بدتر میکند. ترک سیگار برای مدیریت آپنه خواب و سلامت کلی حیاتی است.
- بهداشت خواب: رعایت بهداشت خواب خوب (داشتن برنامه خواب منظم، ایجاد محیط خواب مناسب، پرهیز از کافئین و وعدههای غذایی سنگین نزدیک به زمان خواب) به بهبود کیفیت کلی خواب کمک میکند، حتی اگر مستقیماً آپنه را درمان نکند.
- مدیریت احتقان بینی: درمان آلرژیها یا مشکلات ساختاری بینی که باعث احتقان میشوند، میتواند تنفس از راه بینی را آسانتر کرده و ممکن است شدت OSA را کاهش دهد.
زندگی با آپنه خواب و مدیریت بلندمدت: مسیر بهبودی و اهمیت پیگیری
آپنه خواب یک بیماری مزمن است و مدیریت آن اغلب نیازمند یک رویکرد بلندمدت است. حتی با درمان مؤثر، پیگیری منظم و پایبندی به برنامه درمانی برای اطمینان از کنترل علائم و پیشگیری از عوارض حیاتی است.
- پایبندی به درمان: مهمترین عامل در موفقیت مدیریت آپنه خواب، پایبندی بیمار به برنامه درمانی تجویز شده (به خصوص استفاده منظم از دستگاه PAP) است. پزشک و تیم درمانی میتوانند به بیمار در کنار آمدن با چالشهای استفاده از دستگاهها و بهبود راحتی کمک کنند.
- پیگیری منظم با پزشک: مراجعات منظم به پزشک متخصص خواب برای پایش وضعیت، ارزیابی پاسخ به درمان، تنظیم دستگاههای درمانی، و بررسی وجود عوارض جانبی یا مشکلات جدید ضروری است.
- مدیریت بیماریهای همراستا: درمان و کنترل مؤثر بیماریهای زمینهای (مانند فشار خون بالا، دیابت، نارسایی قلبی) که با آپنه خواب مرتبط هستند، بخشی حیاتی از مدیریت کلی سلامت فرد است.
- توجه به سبک زندگی: ادامه رعایت تغییرات سبک زندگی (وزن مناسب، ورزش، پرهیز از مواد، موقعیت خواب) در بلندمدت برای حفظ سلامت و کنترل آپنه خواب ضروری است.
- آموزش بیمار و خانواده: درک کامل ماهیت آپنه خواب، اهمیت درمان، و نحوه کارکرد دستگاههای درمانی توسط بیمار و خانوادهاش، به افزایش پایبندی به درمان و مدیریت مؤثرتر شرایط کمک میکند.
- شناسایی علائم عود یا تغییر: بیمار و خانواده او باید با علائم بازگشت آپنه خواب یا تغییر در نوع آن (مثلاً تبدیل OSA به CSA) آشنا باشند و در صورت مشاهده آنها، سریعاً به پزشک اطلاع دهند.
- حمایت اجتماعی: حمایت خانواده و دوستان میتواند به فرد در کنار آمدن با چالشهای زندگی با آپنه خواب و پایبندی به درمان کمک کند.
آپنه خواب، اگرچه میتواند پیامدهای جدی داشته باشد، اما با تشخیص و درمان مناسب و مدیریت بلندمدت، اکثر افراد میتوانند علائم خود را به شدت کنترل کرده، کیفیت خواب و زندگی خود را بهبود بخشند و خطر عوارض جدی را کاهش دهند. این یک مسیر است که نیازمند تلاش مشترک بیمار، خانواده و تیم درمانی است.
جمعبندی نهایی: آپنه خواب، اختلالی قابل مدیریت برای دستیابی به خوابی سالم و زندگی باکیفیت
آپنه خواب، یک اختلال جدی اما اغلب پنهان در خواب است که با وقفههای مکرر تنفسی در حین خواب مشخص میشود و میتواند پیامدهای گستردهای بر سلامت جسمی، روانی و عملکردی فرد در بلندمدت داشته باشد. شناخت انواع مختلف آن (انسدادی، مرکزی)، آگاهی از علائم هشدار دهنده در شب (مانند خروپف بلند و وقفههای تنفسی) و در روز (مانند خستگی مفرط و مشکلات تمرکز)، و درک عوامل خطری که ما را مستعد این اختلال میکنند، اولین گامهای حیاتی در مسیر مدیریت آن هستند.
با وجود عوارض جدی، آپنه خواب یک اختلال بسیار قابل درمان است. تشخیص دقیق از طریق مطالعه خواب و تدوین برنامه درمانی مناسب بر اساس نوع و شدت اختلال (شامل استفاده از دستگاههای PAP، وسایل دهانی، جراحی، داروهای جدید، و تغییرات سبک زندگی)، میتواند علائم را به شدت کاهش داده، کیفیت خواب را بهبود بخشد و خطر عوارض بلندمدت (مانند بیماریهای قلبی عروقی و متابولیک) را کم کند.
مدیریت آپنه خواب یک فرآیند بلندمدت است که نیازمند پایبندی به درمان، پیگیری منظم با پزشک، و رعایت تغییرات سبک زندگی است. با تلاش مشترک بیمار، خانواده و تیم درمانی، میتوان بر آپنه خواب غلبه کرده و به یک زندگی سالمتر و باکیفیتتر دست یافت که در آن، خواب، به جای نبرد، به یک منبع واقعی آرامش و بازسازی تبدیل میشود.
آیا این راهنمای جامع به شما در شناخت آپنه خواب و مسیر مدیریت آن کمک کرد و امید به خوابی سالمتر را نشان داد؟
اگر این مقاله جامع، عمیق و تخصصی برایتان مفید بود و فکر میکنید میتواند به افزایش آگاهی درباره آپنه خواب و مدیریت آن کمک کند، لطفاً آن را به اشتراک بگذارید.
برای مطالعه مقالات بیشتر در زمینه خواب سالم، بهداشت خواب، اختلالات خواب، هورمونها، و سلامت عمومی، به بخشهای دیگر سایت هایورت (hiwert.com) مراجعه کنید. هایورت، همراه شما در مسیر دستیابی به سلامت و آگاهی.




