همه چیز درباره خشکی چشم: از تشخیص تا درمان + راهکار فصول مختلف
خشکی چشم در فصول مختلف (زمستان، بهار، تابستان، پاییز) چه علتی دارد؟ راهنمای کامل علائم، تشخیص و درمان خشکی چشم + اشک مصنوعی در های ورت! همین الان بخوانید!

وقتی چشم ها تشنه میشوند! آشنایی با خشکی چشم
احساس سوزش، خارش، قرمزی، خستگی چشمها، تاری دید لحظهای یا حتی آبریزش غیرعادی؛ اینها تجربیات ناخوشایندی هستند که بسیاری از ما، به خصوص در دنیای مدرن و با سبک زندگی امروزی، با آنها دست و پنجه نرم میکنیم. این علائم اغلب نشاندهنده یک مشکل شایع اما مهم به نام خشکی چشم یا سندروم چشم خشک (Dry Eye Syndrome - DES) هستند که به آن بیماری سطح چشمی (Ocular Surface Disease) نیز گفته میشود.
خشکی چشم زمانی اتفاق میافتد که چشمان شما به اندازه کافی اشک تولید نمیکنند یا اشک تولید شده کیفیت لازم برای مرطوب نگه داشتن و محافظت از سطح چشم را ندارد. این کمبود یا بیکیفیت بودن اشک، منجر به التهاب و آسیب احتمالی سطح چشم شده و میتواند از یک ناراحتی موقت تا یک مشکل مزمن و تأثیرگذار بر کیفیت زندگی متغیر باشد. جالب اینجاست که علائم خشکی چشم میتوانند با تغییر فصول و شرایط محیطی، کم و زیاد شوند و بسیاری از افراد در فصول خاصی مانند زمستان یا بهار، تشدید علائم را تجربه میکنند.
اما چرا چشمان ما خشک میشوند؟ چه عواملی در فصول مختلف باعث بدتر شدن این وضعیت میشوند؟ چگونه میتوان خشکی چشم را به درستی تشخیص داد؟ و مهمتر از همه، چه راهکارهای درمانی و مدیریتی، از درمانهای خانگی ساده گرفته تا روشهای پیشرفته پزشکی، برای مقابله با این مشکل و دستیابی به آرامش چشمها وجود دارد؟
در این راهنمای فوقالعاده جامع و کامل از های ورت (hiwert.com)، ما به تمام این سوالات پاسخ خواهیم داد. سفری خواهیم داشت به دنیای پیچیده اشکها، علل و عوامل خطر خشکی چشم را بررسی میکنیم، به طور ویژه به تأثیر فصول مختلف بر این عارضه میپردازیم و در نهایت، مجموعهای کامل از راهکارهای درمانی و پیشگیرانه را برای داشتن چشمهایی سالم و راحت در تمام طول سال به شما ارائه میدهیم. های ورت متعهد به ارائه اطلاعات دقیق و معتبر در زمینه سلامت است و امیدواریم این مقاله راهگشای شما باشد.
اشکها؛ محافظان نامرئی چشم: آشنایی با لایه اشکی
برای درک خشکی چشم، ابتدا باید بدانیم اشک طبیعی چگونه کار میکند. سطح چشم ما توسط یک لایه نازک اما بسیار حیاتی به نام لایه اشکی (Tear Film) پوشانده شده است که وظایف مهمی بر عهده دارد:
- مرطوبسازی و لغزندگی: سطح چشم را دائماً مرطوب نگه میدارد تا پلک زدن راحت و بدون اصطکاک انجام شود.
- محافظت: چشم را از گرد و غبار، آلودگیها و عوامل بیماریزا پاک میکند و حاوی آنتیبادیها و پروتئینهایی برای مبارزه با عفونت است.
- تغذیه قرنیه: اکسیژن و مواد مغذی لازم را به قرنیه (لایه شفاف جلوی چشم) میرساند.
- ایجاد سطح اپتیکی صاف: یک سطح صاف و یکنواخت روی قرنیه ایجاد میکند که برای داشتن دید واضح و شفاف ضروری است.

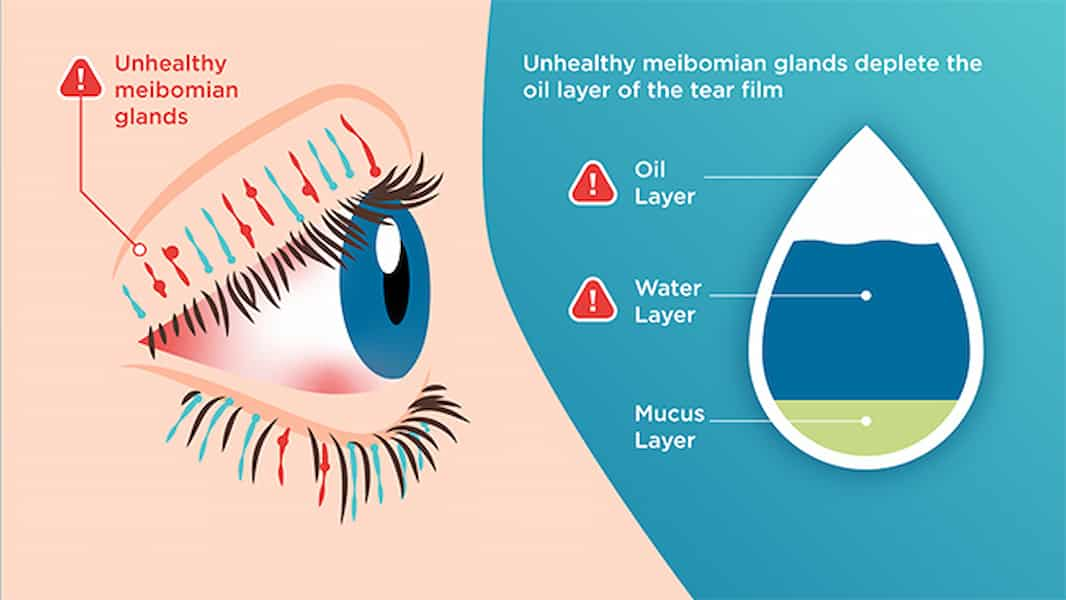
لایه اشکی سالم از سه لایه مجزا تشکیل شده است که باید در تعادل باشند:
- لایه چربی (Lipid Layer): خارجیترین لایه که توسط غدد میبومین (Meibomian Glands) موجود در لبه پلکها ترشح میشود. این لایه روغنی از تبخیر سریع لایه آبی زیرین جلوگیری میکند.
- لایه آبی (Aqueous Layer): ضخیمترین لایه میانی که عمدتاً از آب تشکیل شده و توسط غدد اشکی (Lacrimal Glands) تولید میشود. این لایه وظیفه مرطوبسازی، رساندن اکسیژن و شستشوی چشم را بر عهده دارد.
- لایه موکوسی (Mucin Layer): داخلیترین لایه که توسط سلولهای جامی (Goblet Cells) در ملتحمه (بافت پوشاننده سفیدی چشم و سطح داخلی پلکها) ترشح میشود. این لایه چسبناک به پخش شدن یکنواخت لایه آبی روی سطح چشم کمک میکند.
خشکی چشم زمانی رخ میدهد که در تولید، ترکیب یا پایداری هر یک از این سه لایه اختلالی ایجاد شود.
علائم هشداردهنده خشکی چشم: به این نشانهها توجه کنید!
خشکی چشم میتواند با علائم متنوعی خود را نشان دهد که شدت آنها از خفیف تا شدید متغیر است. این علائم معمولاً در هر دو چشم احساس میشوند:
- احساس سوزش، گزگز یا خراشیدگی در چشم ها.
- احساس وجود شن یا جسم خارجی در چشم.
- قرمزی چشم ها.
- حساسیت به نور (فتوفوبیا).
- تاری دید موقت که با پلک زدن بهتر میشود.
- خستگی چشم، به خصوص پس از مطالعه یا کار با کامپیوتر.
- دشواری در استفاده از لنزهای تماسی.
- دشواری در رانندگی در شب.
- ترشحات مخاطی (موکوسی) چسبناک در داخل یا اطراف چشم.
- آبریزش بیش از حد چشم! (این شاید عجیب به نظر برسد، اما یک واکنش رفلکسی بدن به تحریک ناشی از خشکی است. بدن سعی میکند با تولید حجم زیادی اشک آبکی، خشکی را جبران کند، اما این اشکها فاقد لایههای چربی و موکوسی کافی هستند و به سرعت تبخیر میشوند و مشکل را حل نمیکنند).
اگر این علائم را به صورت مداوم یا مکرر تجربه میکنید، بهتر است به یک چشمپزشک یا اپتومتریست مراجعه کنید.

ریشه یابی مشکل: چرا چشمان ما خشک میشوند؟ (علل و عوامل خطر)
دلایل متعددی میتوانند تعادل لایه اشکی را بر هم زده و منجر به خشکی چشم شوند. این دلایل به دو دسته کلی تقسیم میشوند: کاهش تولید اشک و افزایش تبخیر اشک.
کاهش تولید اشک (Aqueous Tear Deficiency): وقتی چشمه اشک کم آب میشود!
در این حالت، غدد اشکی به اندازه کافی اشک آبکی تولید نمیکنند. علل شایع آن عبارتند از:
- افزایش سن: تولید اشک به طور طبیعی با افزایش سن (به خصوص بالای ۵۰ سال) کاهش مییابد.
- جنسیت: زنان، به ویژه پس از یائسگی یا در دوران بارداری یا مصرف قرصهای ضدبارداری، به دلیل تغییرات هورمونی بیشتر در معرض خشکی چشم هستند.
- بیماریهای زمینهای:
- بیماریهای خودایمنی: مانند سندروم شوگرن (Sjögren's syndrome) که مستقیماً به غدد اشکی و بزاقی حمله میکند، آرتریت روماتوئید، لوپوس، اسکلرودرمی، بیماریهای تیروئید.
- دیابت: میتواند باعث آسیب عصبی (نوروپاتی) در قرنیه و کاهش تولید اشک شود.
- کمبود ویتامین A: در کشورهای در حال توسعه یا در اثر سوءتغذیه شدید.
- مصرف برخی داروها: لیست بلندبالایی از داروها میتوانند تولید اشک را کاهش دهند، از جمله: آنتیهیستامینها، دکونژستانتها (ضداحتقانها)، داروهای ضدفشار خون (برخی دستهها)، داروهای ضدافسردگی، داروهای پارکینسون، قرصهای ضدبارداری و داروهای هورموندرمانی جایگزین (HRT).
- آسیب به اعصاب قرنیه: استفاده طولانی مدت از لنزهای تماسی، آسیبهای عصبی یا جراحیهای چشمی مانند لیزیک (اغلب موقتی).
۲. افزایش تبخیر اشک (Evaporative Dry Eye): وقتی اشکها خیلی زود میپرند!
در این حالت، اشک کافی تولید میشود، اما به دلیل مشکل در لایه چربی یا عوامل محیطی، به سرعت تبخیر میشود. این شایعترین علت خشکی چشم است.
- اختلال عملکرد غدد میبومین (Meibomian Gland Dysfunction - MGD): شایعترین دلیل تبخیر زیاد اشک! غدد میبومین در لبه پلکها مسدود شده یا ملتهب میشوند (بلفاریت خلفی) و نمیتوانند لایه چربی کافی و باکیفیت ترشح کنند. این باعث ناپایداری لایه اشکی و تبخیر سریع آن میشود. MGD اغلب با بیماری پوستی روزاسه همراه است.
- کاهش تعداد پلک زدن: هنگام تمرکز طولانی مدت روی صفحه نمایش کامپیوتر، موبایل، کتاب یا هنگام رانندگی، به طور ناخودآگاه کمتر پلک میزنیم. پلک زدن برای پخش شدن لایه اشکی روی سطح چشم ضروری است.
- مشکلات پلک: برگشتگی لبه پلک به خارج (اکتروپیون) یا داخل (انتروپیون) میتواند باعث توزیع نامناسب اشک یا افزایش تبخیر شود.
- آلرژیهای چشمی: التهاب ناشی از آلرژی میتواند لایه اشکی را ناپایدار کند.
- عوامل محیطی:
- هوای خشک: رطوبت پایین هوا (چه در محیطهای خشک و چه به دلیل استفاده از وسایل گرمایشی/سرمایشی) تبخیر اشک را به شدت افزایش میدهد.
- باد: وزش باد مستقیم به چشمها باعث خشک شدن سریع سطح چشم میشود.
- دود و آلودگی هوا: این عوامل میتوانند باعث تحریک و التهاب سطح چشم شوند.
- مواد نگهدارنده در قطرههای چشمی: استفاده مکرر از قطرههای حاوی مواد نگهدارنده (مانند بنزالکونیوم کلراید - BAK) میتواند به سلولهای سطح چشم آسیب رسانده و خشکی را تشدید کند.

خشکی چشم در گذر فصول: تقویم ناراحتی چشم ها!
بسیاری از افراد متوجه میشوند که علائم خشکی چشمشان در طول سال ثابت نیست و با تغییر فصول، شدت آن تغییر میکند. بیایید ببینیم هر فصل چه تأثیری میتواند داشته باشد:
زمستان: دشمن شماره یک چشمهای خشک! 🥶❄️
- چرا بدتر میشود؟ هوای سرد ذاتاً رطوبت کمتری دارد. علاوه بر این، استفاده مداوم از وسایل گرمایشی (بخاری، شوفاژ، گرمایش از کف) رطوبت هوای داخل خانه و محل کار را به شدت کاهش میدهد. ترکیب هوای سرد بیرون و هوای خشک داخل، مثل یک سشوار دائمی برای چشمها عمل کرده و تبخیر اشک را به حداکثر میرساند. بادهای سرد زمستانی نیز مزید بر علت میشوند. همچنین، شیوع بیشتر سرماخوردگی و آنفولانزا و مصرف داروهای ضداحتقان میتواند خشکی چشم را تشدید کند.
- علائم شایع تر: احساس خشکی شدید، سوزش، خراشیدگی، قرمزی، خستگی چشم.
بهار: فصل آلرژی، فصل تحریک چشم!
- چرا بدتر میشود؟ با شکوفه زدن درختان و گلها، میزان گردهها (Pollen) و سایر آلرژنها در هوا به شدت افزایش مییابد. واکنش آلرژیک در چشمها باعث التهاب، خارش، قرمزی و آبریزش میشود که میتواند لایه اشکی را ناپایدار کرده و علائم خشکی را تشدید کند (یا علائمی شبیه خشکی ایجاد کند). بادهای بهاری نیز به پخش شدن آلرژنها و افزایش تبخیر اشک کمک میکنند. همچنین با بهتر شدن هوا، فعالیت در فضای باز بیشتر میشود و چشمها بیشتر در معرض آلرژنها قرار میگیرند.
- علائم شایع تر: خارش شدید، قرمزی، آبریزش (اشک رفلکسی)، احساس وجود جسم خارجی، گاهی سوزش.
تابستان: گرما، آفتاب سوزان و باد کولر!
- چرا بدتر میشود؟ اگرچه رطوبت هوا در تابستان ممکن است بیشتر باشد (که میتواند مفید باشد)، اما گرمای شدید میتواند باعث دهیدراتاسیون عمومی بدن و کاهش تولید اشک شود. تابش شدید نور خورشید و اشعه UV نیز تبخیر اشک را افزایش میدهد. از طرف دیگر، استفاده مداوم از کولر و سیستمهای تهویه مطبوع، هوای داخل را به شدت خشک میکند. شنا در استخرهای حاوی کلر نیز میتواند باعث تحریک و از بین رفتن لایه اشکی محافظ شود.
- علائم شایعتر: احساس خشکی و سوزش (به خصوص در محیطهای با تهویه مطبوع یا پس از قرار گرفتن در معرض آفتاب)، قرمزی پس از شنا، خستگی چشم.

پاییز: بازگشت تدریجی خشکی و آلرژنهای مزاحم!
- چرا بدتر میشود؟ با کاهش دما، هوا دوباره خشکتر میشود. آلرژنهای پاییزی مانند گرده علف هرز راگ وید (Ragweed) و هاگهای کپک (به خصوص با جمع شدن برگها) میتوانند باعث تحریک چشم شوند. روشن شدن دوباره وسایل گرمایشی در اواخر فصل نیز به خشکی هوا دامن میزند. فعالیتهایی مانند کار در باغچه و جمع کردن برگها نیز میتواند چشم را در معرض آلرژنها قرار دهد.
- علائم شایعتر: ترکیبی از علائم خشکی ناشی از هوای خشک و علائم آلرژی مانند خارش و قرمزی.
تشخیص قطعی خشکی چشم: چه زمانی و چگونه به پزشک مراجعه کنیم؟
اگر علائم خشکی چشم (سوزش، قرمزی، تاری دید، احساس جسم خارجی و...) را به صورت مداوم، مکرر یا شدید تجربه میکنید، یا اگر این علائم بر کیفیت زندگی و فعالیتهای روزمره شما (مانند مطالعه، رانندگی یا کار با کامپیوتر) تأثیر گذاشته است، حتماً به چشمپزشک (Ophthalmologist) یا بیناییسنج (Optometrist) مراجعه کنید. تشخیص صحیح علت خشکی چشم برای انتخاب درمان مناسب ضروری است.
پزشک معمولاً با روشهای زیر خشکی چشم را تشخیص میدهد:
- گرفتن شرح حال دقیق: پرسش در مورد علائم، زمان بروز، شدت، عوامل تشدیدکننده (فصول، محیطها، فعالیتها)، سابقه پزشکی، داروها و سبک زندگی.
- معاینه چشم با اسلیت لمپ (Slit Lamp): بررسی دقیق پلکها، لبه پلک و غدد میبومین، مژهها، ملتحمه، قرنیه و کیفیت لایه اشکی.
- استفاده از رنگهای تشخیصی: چکاندن قطرههای حاوی رنگ مخصوص (مانند فلوروسئین یا لیزامین گرین) در چشم و بررسی نحوه پخش شدن اشک و وجود نقاط آسیبدیده روی سطح قرنیه و ملتحمه.
- سنجش زمان شکست لایه اشکی (Tear Break-Up Time - TBUT): اندازهگیری مدت زمانی که طول میکشد تا لایه اشکی پس از یک پلک زدن، شروع به تجزیه و خشک شدن کند (زمان کوتاهتر نشانه تبخیر سریعتر است).
- تست شیرمر (Schirmer's Test): قرار دادن نوارهای کاغذی مخصوص زیر پلک پایین برای اندازهگیری حجم اشک آبکی تولید شده در یک بازه زمانی مشخص (معمولاً ۵ دقیقه).
- سنجش اسمولاریته اشک (Tear Osmolarity): اندازهگیری غلظت نمک در اشک. اسمولاریته بالا نشاندهنده خشکی چشم (به خصوص نوع تبخیری) است.
- ارزیابی غدد میبومین (Meibography/Expression): بررسی ساختار و عملکرد غدد میبومین با استفاده از تصویربرداری یا فشار دادن ملایم پلک.
- آزمایش های تکمیلی: در صورت شک به بیماری های زمینه ای مانند سندروم شوگرن یا مشکلات تیروئید، ممکن است آزمایش خون یا ارجاع به متخصص داخلی یا روماتولوژیست لازم باشد.

زرادخانه درمان خشکی چشم: از قطرههای ساده تا فناوریهای نوین
خوشبختانه، امروزه روشهای درمانی بسیار متنوعی برای مدیریت خشکی چشم و بهبود علائم آن وجود دارد. برنامه درمانی معمولاً چند مرحلهای است و از راهکارهای سادهتر شروع شده و در صورت نیاز به سمت درمانهای پیشرفتهتر میرود:
۱. خودمراقبتی و تغییر سبک زندگی: اولین خط دفاعی
این اقدامات پایه و اساس مدیریت خشکی چشم هستند و اغلب به تنهایی برای موارد خفیف کافی بوده یا اثربخشی سایر درمانها را افزایش میدهند:
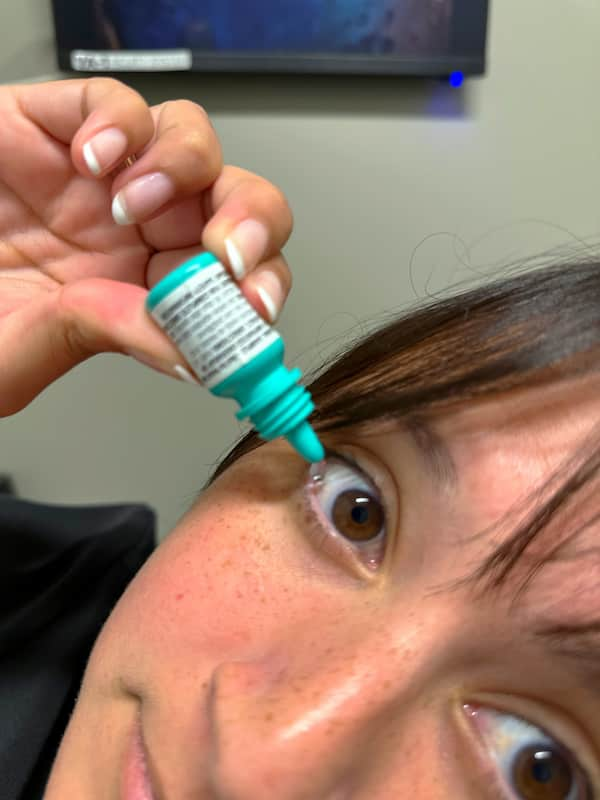
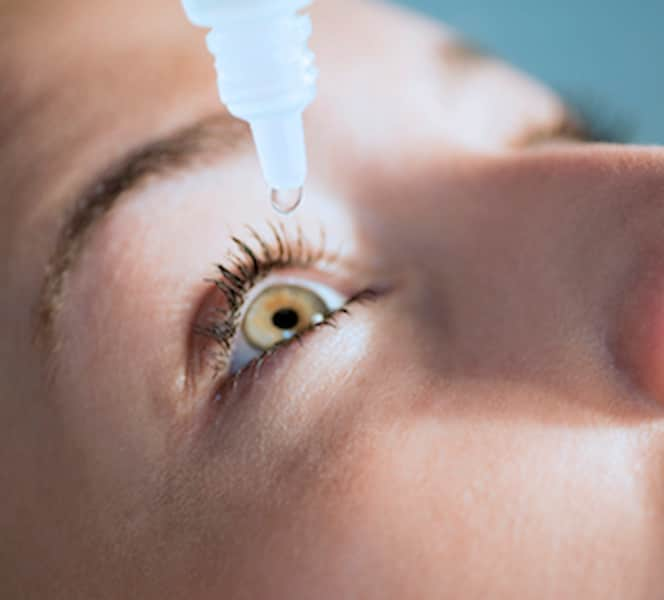
- اشک مصنوعی (قطرههای لوبریکانت): رایجترین درمان برای جبران کمبود اشک و مرطوب کردن سطح چشم.
- انواع: از قطرههای رقیق (برای استفاده مکرر) تا ژلها و پمادهای غلیظتر (برای موارد شدیدتر یا استفاده هنگام خواب، زیرا ممکن است باعث تاری دید موقت شوند).
- اهمیت بدون مواد نگهدارنده (Preservative-Free): اگر نیاز به استفاده مکرر از قطره دارید (بیش از ۴-۶ بار در روز)، حتماً از انواع بدون ماده نگهدارنده که معمولاً در ویالهای یکبار مصرف عرضه میشوند، استفاده کنید تا از آسیب بیشتر به سطح چشم جلوگیری شود.
- نحوه استفاده: طبق دستور پزشک یا به دفعات مورد نیاز در طول روز استفاده کنید، حتی زمانی که احساس خشکی نمیکنید.
- کمپرس گرم: به خصوص برای افراد مبتلا به MGD بسیار مفید است. یک حوله تمیز و گرم یا ماسک مخصوص چشم را برای ۵ تا ۱۰ دقیقه، یک یا دو بار در روز روی پلکهای بسته قرار دهید تا به نرم شدن چربی مسدود شده در غدد و بهبود کیفیت لایه چربی اشک کمک کند.
- بهداشت پلک: شستشوی روزانه لبه پلکها با آب گرم و یک پاککننده ملایم (مانند شامپو بچه یا پدهای مخصوص شستشوی پلک) به حذف پوستهها، چربی اضافه و باکتریها کمک کرده و عملکرد غدد میبومین را بهبود میبخشد.
- ایجاد محیط مرطوب: استفاده از دستگاه بخور (Humidifier) در منزل و محل کار، به خصوص در فصول سرد و خشک یا در محیطهای با تهویه مطبوع، میتواند تبخیر اشک را کاهش دهد. قرار دادن یک ظرف آب کنار شوفاژ نیز تا حدی کمککننده است.
- محافظت از چشمها: استفاده از عینک آفتابی (به خصوص مدلهای Wraparound که اطراف چشم را میپوشانند) در فضای باز برای محافظت در برابر باد، گرد و غبار و اشعه UV ضروری است. در محیطهای کاری خاص میتوان از عینکهای محافظ یا شیلدهای جانبی استفاده کرد.
- اصلاح عادات کار با صفحه نمایش: قانون طلایی ۲۰-۲۰-۲۰ را رعایت کنید: هر ۲۰ دقیقه، به مدت ۲۰ ثانیه به جسمی در فاصله ۲۰ فوتی (حدود ۶ متری) نگاه کنید. آگاهانه و کامل پلک بزنید. ارتفاع مانیتور را طوری تنظیم کنید که کمی پایینتر از سطح چشم باشد تا پلکها کمتر باز بمانند.
- نوشیدن آب کافی: هیدراته نگه داشتن بدن به تولید بهتر اشک کمک میکند. روزانه ۸ تا ۱۰ لیوان آب بنوشید.
- اصلاح رژیم غذایی: مصرف منابع غنی از اسیدهای چرب امگا-۳ (مانند ماهیهای چرب سالمون و ساردین، بذر کتان، گردو) ممکن است به بهبود کیفیت لایه چربی اشک و کاهش التهاب کمک کند. مصرف آنتیاکسیدانها از طریق میوهها و سبزیجات نیز مفید است.
- اجتناب از محرکها: از قرار گرفتن در معرض دود سیگار، باد مستقیم کولر یا پنکه و محیطهای بسیار آلوده خودداری کنید.
۲. درمانهای دارویی تجویزی: وقتی خودمراقبتی کافی نیست
اگر راهکارهای خانگی به تنهایی علائم شما را کنترل نکردند، پزشک ممکن است داروهای تجویزی را پیشنهاد دهد:
- قطرههای ضدالتهاب:
- سیکلوسپورین (Cyclosporine - مانند Restasis®): با کاهش التهاب سطح چشم به افزایش تولید اشک طبیعی کمک میکند. نیاز به استفاده منظم (معمولاً دو بار در روز) و طولانی مدت (چند ماه) برای مشاهده اثر دارد.
- لیفتگراست (Lifitegrast - مانند Xiidra®): مکانیسم متفاوتی دارد اما هدف مشابهی را دنبال میکند (کاهش التهاب). این قطره نیز نیاز به استفاده منظم دارد.
- قطرههای استروئیدی: برای کنترل سریع التهاب شدید تجویز میشوند، اما به دلیل عوارض جانبی احتمالی (مانند افزایش فشار چشم و آب مروارید)، فقط باید کوتاهمدت و تحت نظارت دقیق پزشک استفاده شوند.
- قطرههای سرم اتولوگ: این قطرهها که از خون خود بیمار تهیه میشوند، حاوی فاکتورهای رشد و پروتئینهای طبیعی هستند و میتوانند برای موارد شدید و مقاوم به درمان بسیار مؤثر باشند.
- داروهای خوراکی: در موارد خاصی مانند MGD شدید یا بلفاریت، ممکن است آنتیبیوتیکهای خوراکی (مانند داکسیسایکلین) با دوز پایین به دلیل اثرات ضدالتهابیشان تجویز شوند.
۳. روشهای کلینیکی و جراحی: گزینههای پیشرفتهتر
برای موارد شدیدتر یا مقاوم به درمانهای رایج، روشهای دیگری نیز وجود دارد:
- پلاکهای پونکتوم (Punctal Plugs): وسیلههای بسیار کوچکی (معمولاً از جنس سیلیکون) هستند که توسط چشمپزشک در مجاری خروجی اشک (پونکتوم) در گوشه داخلی پلکها قرار داده میشوند تا خروج اشک از چشم را کند کرده و به مرطوب ماندن بیشتر سطح چشم کمک کنند. انواع موقت (قابل جذب) و دائمی آن وجود دارد.
- درمانهای MGD در مطب:
- پالساسیون حرارتی (Thermal Pulsation - مانند LipiFlow®): دستگاهی که با اعمال گرما و فشار ملایم به پلکها، به تخلیه غدد میبومین مسدود شده کمک میکند.
- نور پالس شدید (Intense Pulsed Light - IPL): با استفاده از پالسهای نوری، التهاب و عروق خونی غیرطبیعی در پلکها (که اغلب در روزاسه دیده میشود) را کاهش داده و عملکرد غدد میبومین را بهبود میبخشد.
- لنزهای تماسی مخصوص:
- لنزهای اسکلرال (Scleral Lenses): لنزهای سخت و بزرگ که روی صلبیه (سفیدی چشم) قرار میگیرند و با ایجاد یک مخزن مایع بین لنز و قرنیه، سطح چشم را دائماً مرطوب نگه میدارند. برای خشکی چشم شدید بسیار مؤثر هستند.
- لنزهای بانداژی (Bandage Contact Lenses): لنزهای نرمی که مانند یک پانسمان روی قرنیه قرار گرفته و از آن محافظت میکنند.
- جراحی پلک: در موارد نادری که مشکلات آناتومیکی پلک (مانند اکتروپیون شدید) عامل خشکی چشم باشد، ممکن است جراحی برای اصلاح آن لازم باشد.
راهنمای فصلی: مدیریت هوشمندانه خشکی چشم در طول سال
با شناخت عوامل محرک فصلی، میتوانید برنامه مدیریتی خود را تنظیم کنید:
- زمستان: تمرکز بر مبارزه با خشکی هوا! از دستگاه بخور به طور مداوم استفاده کنید. قطرههای اشک مصنوعی (ترجیحاً غلیظتر یا ژل/پماد شبانه) را بیشتر مصرف کنید. در بیرون از منزل حتماً از عینک (ترجیحاً Wraparound) برای محافظت در برابر باد سرد استفاده کنید. کمپرس گرم را فراموش نکنید.
- بهار: تمرکز بر کنترل آلرژی و باد! روزهایی که میزان گردهها بالاست، کمتر بیرون بروید یا از عینک آفتابی بزرگ استفاده کنید. پنجرهها را بسته نگه دارید و از دستگاه تصفیه هوا استفاده کنید. قطرههای اشک مصنوعی (برای شستشوی آلرژنها) و در صورت نیاز، قطرهها یا داروهای ضدآلرژی (با مشورت پزشک) را به کار ببرید.
- تابستان: تمرکز بر هیدراتاسیون و محافظت در برابر عوامل محیطی! آب فراوان بنوشید. در محیطهای با کولر گازی، از اشک مصنوعی به طور مکرر استفاده کنید. عینک آفتابی با پوشش UV کامل بزنید. پس از شنا در استخر، چشمها را با آب تمیز یا اشک مصنوعی بشویید.
- پاییز: ترکیبی از آمادگی برای هوای خشکتر و کنترل آلرژیهای پاییزی. دوباره استفاده از دستگاه بخور را شروع کنید. مراقب آلرژنهایی مانند راگ وید و کپک برگها باشید و در صورت نیاز از داروهای ضدآلرژی استفاده کنید.

خشکی چشم، چالشی قابل مدیریت؛ به چشم هایتان آرامش هدیه دهید!
سندروم چشم خشک، اگرچه میتواند آزاردهنده باشد و بر کیفیت زندگی تأثیر بگذارد، اما یک بیماری قابل مدیریت است. کلید اصلی، شناخت دقیق علت و عوامل محرک در هر فرد و پیروی از یک برنامه درمانی و پیشگیرانه منسجم است. تغییرات فصلی نقش مهمی در تشدید علائم بسیاری از افراد دارند، اما با آگاهی از این تغییرات و اتخاذ راهکارهای مناسب برای هر فصل، میتوان تا حد زیادی از ناراحتیها کاست.
به یاد داشته باشید که راهکارهای خانگی و تغییرات سبک زندگی، پایه اصلی مدیریت خشکی چشم هستند، اما در بسیاری از موارد، نیاز به درمانهای دارویی یا کلینیکی تحت نظر چشمپزشک یا اپتومتریست وجود دارد. هرگز علائم خود را نادیده نگیرید و از خوددرمانیهای تأیید نشده پرهیز کنید.
با مراقبت صحیح و پیگیری منظم، میتوانید لایه اشکی سالمتری داشته باشید، علائم آزاردهنده را کنترل کنید و مهمتر از همه، از سلامت و آرامش چشمان خود محافظت نمایید.
های ورت (hiwert.com) با ارائه اطلاعات جامع، معتبر و بهروز در زمینه سلامت و سبک زندگی، تلاش میکند تا شما را در مسیر مراقبت بهتر از خود و عزیزانتان یاری رساند. امیدواریم این راهنمای کامل، به شما در درک و مدیریت بهتر خشکی چشم کمک کرده باشد