پسوریازیس ناخن: همه چیز از علائم، علت تا درمان قطعی (راهنمای کامل)
پسوریازیس ناخن چیست؟ علائم (حفره، جدا شدن، تغییر رنگ)، دلایل و جدیدترین روش های درمان پسوریازیس ناخن دست و پا را در این راهنمای جامع های ورت بخوانید. بهترین مراقبت ها و درمان های موضعی و سیستمیک.
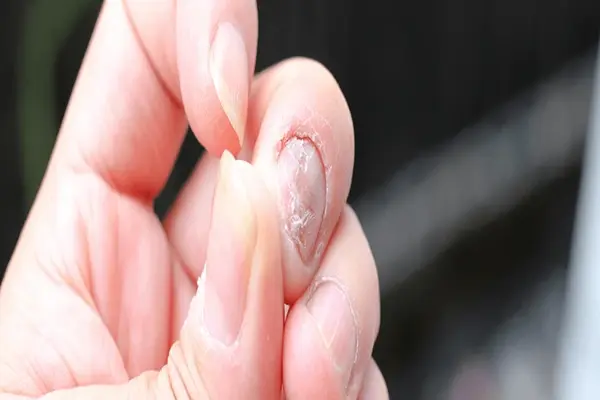
پسوریازیس ناخن، چالشی فراتر از زیبایی و لزوم آگاهی
ناخنها، پنجرهای کوچک به سلامت عمومی بدن ما هستند و تغییرات ظاهری آنها میتواند نشانهای از شرایط مختلفی باشد. یکی از این شرایط که میتواند زیبایی و سلامت ناخنها را تحت تأثیر قرار دهد، پسوریازیس ناخن است. پسوریازیس یک بیماری پوستی مزمن و خودایمنی است که با ایجاد التهاب و تسریع چرخه رشد سلولهای پوستی، منجر به بروز ضایعات قرمز و پوستهپوسته روی بدن میشود. اما این بیماری تنها به پوست محدود نشده و در بسیاری از افراد، ناخنهای دست و پا را نیز درگیر میکند. تخمین زده میشود که تا ۸۰ درصد از افراد مبتلا به پسوریازیس پوستی، در مقطعی از زندگی خود علائم پسوریازیس ناخن را نیز تجربه میکنند. گاهی اوقات، پسوریازیس ناخن حتی میتواند اولین یا تنها علامت بیماری پسوریازیس باشد.
درگیری ناخنها در بیماری پسوریازیس، فراتر از یک مسئله زیباییشناختی است؛ میتواند باعث درد، ناراحتی، محدودیت در انجام فعالیتهای روزمره و حتی تأثیرات روحی-روانی قابل توجهی شود. به همین دلیل، شناخت دقیق علائم، دلایل بروز و گزینههای درمانی موجود برای پسوریازیس ناخن از اهمیت بالایی برخوردار است. این مقاله در هایورت به عنوان یک راهنمای جامع، قصد دارد تا شما را با تمام جنبههای این بیماری، از اولین نشانهها تا جدیدترین روشهای درمانی و راهکارهای مراقبتی، آشنا سازد. هدف ما، ارائه اطلاعاتی دقیق، معتبر و کاربردی برای کمک به شما در مدیریت بهتر این چالش و بهبود کیفیت زندگیتان است.
پسوریازیس ناخن چیست؟ نگاهی عمیق به مکانیزم یک بیماری خودایمنی پیچیده
برای درک بهتر پسوریازیس ناخن، ابتدا باید ماهیت کلی بیماری پسوریازیس را بشناسیم. پسوریازیس یک بیماری خودایمنی (Autoimmune Disease) است. در این نوع بیماریها، سیستم ایمنی بدن به اشتباه به سلولها و بافتهای سالم خود حمله میکند. در مورد پسوریازیس، این حمله منجر به ایجاد یک فرآیند التهابی مزمن و تکثیر بیش از حد و سریع سلولهای پوستی میشود. در حالت عادی، سلولهای پوست طی یک چرخه حدوداً یک ماهه رشد کرده، به سطح پوست میآیند و میریزند. اما در افراد مبتلا به پسوریازیس، این چرخه به شدت کوتاه شده و ممکن است تنها چند روز طول بکشد. این تجمع سریع سلولها، باعث ایجاد پلاکهای ضخیم، قرمز و پوسته پوسته روی پوست میشود.
پسوریازیس ناخن (Nail Psoriasis) زمانی رخ میدهد که این فرآیند التهابی و رشد سریع سلولی، ساختارهای مختلف ناخن را تحت تأثیر قرار دهد. این ساختارها عبارتند از:
- ماتریکس ناخن (Nail Matrix): قسمتی از ریشه ناخن که مسئول تولید سلولهای سازنده صفحه ناخن است. درگیری ماتریکس منجر به تغییراتی مانند حفرهدار شدن (Pitting) و تغییر شکل صفحه ناخن میشود.
- بستر ناخن (Nail Bed): پوستی که صفحه ناخن روی آن قرار گرفته است. التهاب در بستر ناخن میتواند باعث جدا شدن ناخن (Onycholysis)، تغییر رنگ (مانند لکههای روغنی) و ضخیم شدن پوست زیر ناخن (Subungual Hyperkeratosis) شود.
- پوست اطراف ناخن (Nail Folds): التهاب در این نواحی نیز میتواند رخ دهد و باعث قرمزی و تورم شود (Paronychia).
نکته بسیار مهم این است که پسوریازیس ناخن، مانند سایر انواع پسوریازیس، یک بیماری واگیردار نیست و از طریق تماس فرد به فرد منتقل نمیشود. این یک بیماری داخلی ناشی از اختلال در سیستم ایمنی بدن است.
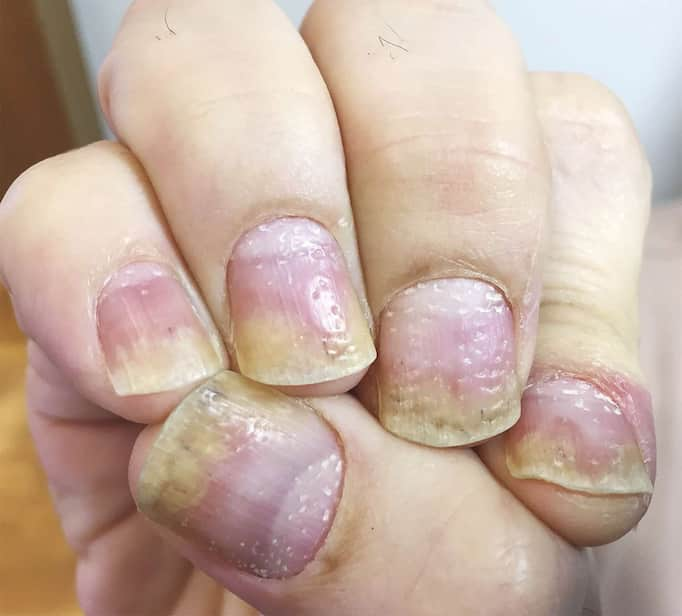
علائم هشداردهنده: چگونه پسوریازیس ناخن را به درستی بشناسیم؟
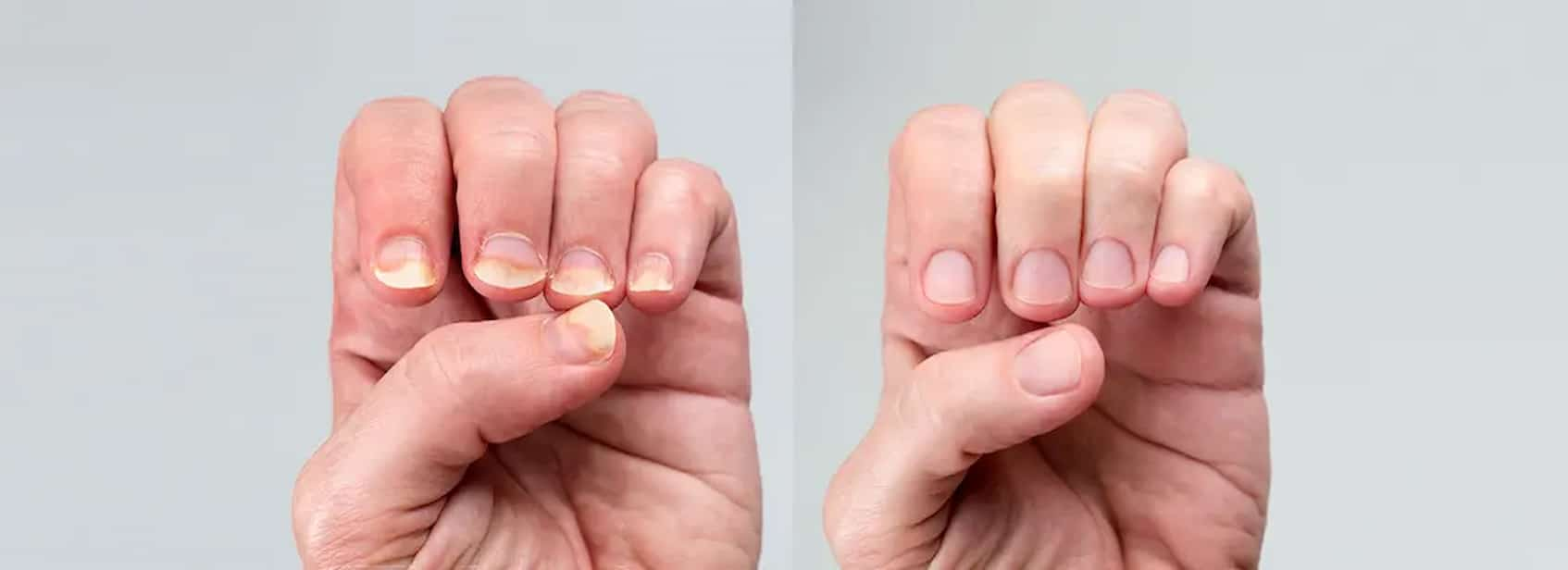
علائم پسوریازیس ناخن میتواند بسیار متنوع باشد و از فردی به فرد دیگر و حتی از ناخنی به ناخن دیگر در یک فرد متفاوت باشد. شدت این علائم نیز میتواند از تغییرات خفیف و جزئی تا درگیری شدید و تغییر شکل کامل ناخن متغیر باشد. شناخت این علائم به تشخیص زودهنگام و شروع درمان مناسب کمک شایانی میکند. در ادامه به شایعترین و مهمترین نشانههای پسوریازیس ناخن اشاره میکنیم:
۱. حفرههای سوزنی یا فرورفتگیهای کوچک روی ناخن (Nail Pitting): شایعترین و اولین علامت این علامت، که به آن "ناخن انگشتانهای" نیز گفته میشود، به صورت فرورفتگیهای کوچک و متعدد (مانند جای سوزن یا نوک خودکار) روی سطح صفحه ناخن ظاهر میشود. تعداد، اندازه و عمق این حفرهها میتواند متفاوت باشد. این حالت معمولاً ناشی از درگیری ماتریکس ناخن است.
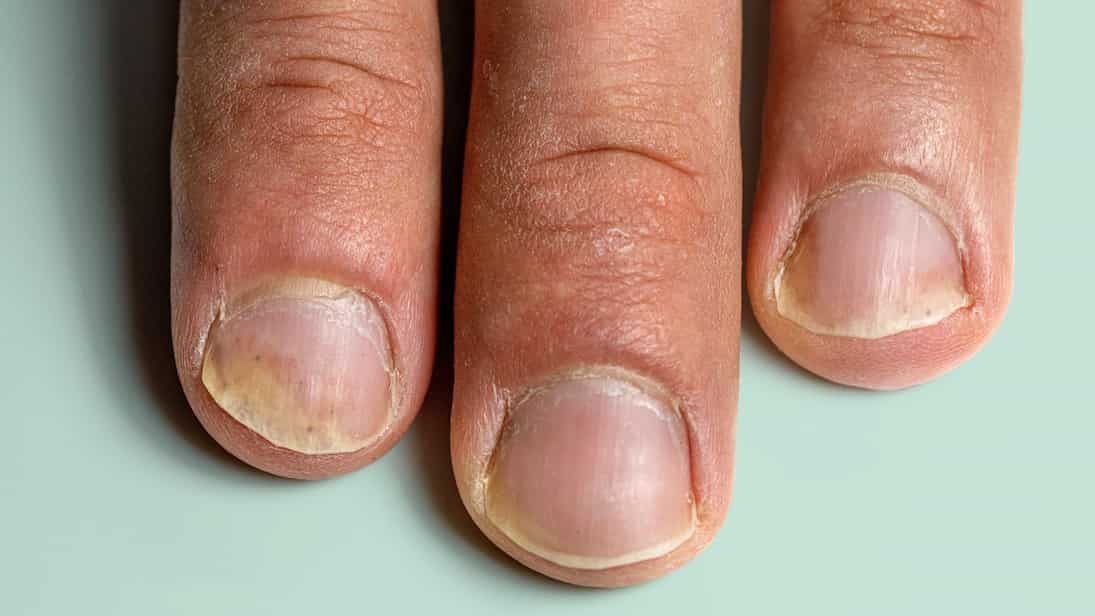
۲. جدا شدن ناخن از بستر (Onycholysis): ایجاد فاصله و افزایش خطر عفونت در این حالت، صفحه ناخن به تدریج از پوست زیرین خود (بستر ناخن) جدا میشود. این جدایی معمولاً از نوک ناخن شروع شده و به سمت ریشه پیشرفت میکند و باعث ایجاد یک فضای خالی در زیر ناخن میشود. این فضا میتواند محل تجمع آلودگی و میکروبها شده و خطر عفونتهای قارچی یا باکتریایی ثانویه را افزایش دهد. ناحیه جدا شده معمولاً به رنگ سفید یا زرد مایل به کدر درمیآید.
۳. ضخیم شدن پوست زیر ناخن (Subungual Hyperkeratosis): درد، فشار و تغییر شکل به دلیل تکثیر بیش از حد سلولهای پوستی در بستر ناخن، یک توده گچی، سفید یا زرد رنگ از پوستههای خشک در زیر صفحه ناخن، بهویژه در قسمت جلویی (دیستال)، تجمع مییابد. این تجمع میتواند باعث بلند شدن و ضخیم به نظر رسیدن ناخن شده و اغلب با درد و حساسیت همراه است، به خصوص هنگام فشار آوردن به نوک انگشتان.
۴. تغییر رنگ ناخن: از لکههای روغنی تا زردی و قهوهای شدن پسوریازیس ناخن میتواند باعث تغییرات رنگی متنوعی در ناخن شود:
لکههای روغنی یا سالمون پچ (Oil-Drop or Salmon Patch): این لکهها به صورت نواحی گرد یا بیضی شکل به رنگ زرد-صورتی، قرمز یا قهوهای در زیر صفحه ناخن، بهویژه نزدیک به ریشه، ظاهر میشوند و شبیه به یک قطره روغن در زیر ناخن هستند. این حالت ناشی از التهاب در بستر ناخن است.
تغییر رنگ کلی ناخن: ناخنها ممکن است به طور کلی به رنگ زرد، قهوهای یا حتی خاکستری درآیند.
۵. شکنندگی، ترک خوردن و خرد شدن ناخنها (Nail Crumbling) ساختار ناخن در اثر پسوریازیس ضعیف و شکننده میشود. ناخنها ممکن است به راحتی ترک بخورند، لایه لایه شوند یا حتی به طور کامل خرد شده و از بین بروند. این حالت بیشتر در موارد شدید بیماری دیده میشود.
۶. خطوط افقی روی ناخن (Beau's Lines): نشانهای از اختلال در رشد خطوط بیو، شیارها یا فرورفتگیهای عرضی هستند که روی صفحه ناخن ایجاد میشوند. این خطوط نشاندهنده توقف یا کند شدن موقتی رشد ناخن در ماتریکس به دلیل التهاب یا بیماری سیستمیک هستند.
۷. خونریزیهای خطی زیر ناخن (Splinter Hemorrhages): رگههای قرمز تیره این علامت به صورت خطوط نازک، عمودی و به رنگ قرمز تیره یا قهوهای در زیر صفحه ناخن ظاهر میشود و شبیه به یک تراشه چوب (Splinter) است که زیر ناخن رفته باشد. این خونریزیها ناشی از پارگی مویرگهای کوچک در بستر ناخن به دلیل التهاب هستند.
۸. التهاب و قرمزی پوست اطراف ناخن (Psoriatic Paronychia) در برخی موارد، پوست اطراف ناخن (چینهای ناخن) نیز ممکن است دچار التهاب، قرمزی، تورم و درد شود. این حالت میتواند با عفونتهای قارچی یا باکتریایی اشتباه گرفته شود.
چه عواملی در بروز و تشدید پسوریازیس ناخن نقش دارند؟ ریشههای بیماری و محرکها
پسوریازیس ناخن، مانند سایر اشکال پسوریازیس، یک بیماری چندعاملی است که ترکیبی از عوامل ژنتیکی، ایمونولوژیک و محیطی در بروز و تشدید آن نقش دارند.
۱. زمینه ژنتیکی و سابقه خانوادگی: نقش وراثت پسوریازیس یک جزء ژنتیکی قوی دارد. اگر یکی از والدین یا سایر اعضای نزدیک خانواده شما مبتلا به پسوریازیس باشند، خطر ابتلای شما به این بیماری و در نتیجه پسوریازیس ناخن افزایش مییابد. ژنهای متعددی در ارتباط با عملکرد سیستم ایمنی شناسایی شدهاند که در افراد مستعد، زمینه را برای بروز بیماری فراهم میکنند.
۲. استرس و فشارهای روحی-روانی: ماشه التهاب استرس یکی از شناختهشدهترین و مهمترین عوامل محرک (Trigger) برای شعلهور شدن یا تشدید علائم پسوریازیس، از جمله پسوریازیس ناخن، است. استرس مزمن میتواند سیستم ایمنی را تحت تأثیر قرار داده و پاسخهای التهابی بدن را افزایش دهد.
۳. عفونتها: بهویژه عفونتهای استرپتوکوکی گلو برخی عفونتها، بهویژه عفونتهای باکتریایی مانند گلودرد استرپتوکوکی، میتوانند در افراد مستعد باعث شروع ناگهانی پسوریازیس (بهویژه نوع قطرهای یا گوتات) یا تشدید علائم موجود شوند. این ارتباط نشاندهنده پیچیدگی تعامل سیستم ایمنی با عوامل خارجی است.
۴. آسیب و تروما به ناخنها (پدیده کوبنر - Koebner Phenomenon): ایجاد ضایعه در محل آسیب پدیده کوبنر به وضعیتی اطلاق میشود که در آن، آسیب به پوست یا ناخن (مانند خراش، بریدگی، ضربه، آفتابسوختگی شدید یا حتی مانیکورهای تهاجمی) میتواند منجر به ایجاد ضایعات جدید پسوریازیس در همان محل آسیب شود. بنابراین، محافظت از ناخنها در برابر هرگونه تروما برای افراد مبتلا بسیار مهم است.
۵. مصرف برخی داروها: عوارض جانبی ناخواسته مصرف برخی داروها میتواند باعث بروز یا تشدید پسوریازیس شود. از جمله این داروها میتوان به لیتیوم (مورد استفاده در اختلالات دوقطبی)، بتابلاکرها (برای فشار خون و بیماریهای قلبی)، داروهای ضدمالاریا و قطع ناگهانی کورتیکواستروئیدهای سیستمیک اشاره کرد.
۶. چاقی، سیگار کشیدن و مصرف الکل: عوامل تشدیدکننده سبک زندگی چاقی به دلیل ارتباط با التهاب سیستمیک مزمن، میتواند علائم پسوریازیس را تشدید کند. سیگار کشیدن نه تنها خطر ابتلا به پسوریازیس را افزایش میدهد، بلکه میتواند شدت بیماری و پاسخ به درمان را نیز تحت تأثیر قرار دهد. مصرف بیش از حد الکل نیز به عنوان یک عامل محرک شناخته شده است.
تشخیص دقیق، اولین گام درمان: چگونه پزشک متخصص پسوریازیس ناخن را تشخیص میدهد؟
تشخیص صحیح پسوریازیس ناخن برای انتخاب روش درمانی مناسب بسیار حیاتی است، زیرا علائم آن ممکن است با سایر بیماریهای ناخن، بهویژه عفونتهای قارچی (اونیکومایکوزیس)، شباهت داشته باشد. تشخیص معمولاً توسط متخصص پوست (Dermatologist) انجام میشود و شامل مراحل زیر است:
- معاینه بالینی دقیق: پزشک به دقت ظاهر ناخنهای دست و پا و همچنین پوست سایر نقاط بدن را برای یافتن علائم پسوریازیس بررسی میکند. وجود ضایعات پوستی پسوریازیس در سایر نقاط بدن، تشخیص پسوریازیس ناخن را محتملتر میکند.
- پرسش در مورد سابقه پزشکی و خانوادگی: پزشک در مورد سابقه ابتلا به پسوریازیس در شما یا خانوادهتان، وجود علائم مفصلی (که میتواند نشانهای از آرتریت پسوریاتیک باشد) و سایر بیماریهای زمینهای سوال خواهد کرد.
- درماتوسکوپی (Dermatoscopy): پزشک ممکن است از یک دستگاه بزرگنمایی ویژه با نور (درماتوسکوپ) برای بررسی دقیقتر ساختارهای ناخن و پوست اطراف آن استفاده کند. این روش به تشخیص تغییرات ظریفی که با چشم غیرمسلح دیده نمیشوند، کمک میکند.
- کاپیلاروسکوپی (Capillaroscopy): این روش شامل بررسی میکروسکوپی مویرگهای کوچک در چین ناخن (پوست پایه ناخن) است. تغییرات خاص در ظاهر این مویرگها میتواند به تشخیص بیماریهای مرتبط با پسوریازیس کمک کند.
- نمونهبرداری از ناخن (Nail Biopsy or Clipping) و آزمایش قارچ: در مواردی که تشخیص قطعی نیست یا شک به عفونت قارچی همزمان وجود دارد، پزشک ممکن است قسمت کوچکی از ناخن آسیبدیده یا پوستههای زیر آن را برای بررسی آزمایشگاهی (مشاهده مستقیم زیر میکروسکوپ و کشت قارچ) بردارد. این کار به رد یا تأیید عفونت قارچی و همچنین بررسی تغییرات بافتی مشخصه پسوریازیس کمک میکند.
از کرمهای موضعی تا داروهای بیولوژیک: گزینههای درمانی نوین و کلاسیک برای پسوریازیس ناخن
درمان پسوریازیس ناخن میتواند چالشبرانگیز باشد و اغلب به صبر و پیگیری نیاز دارد، زیرا ناخنها به کندی رشد میکنند (حدود ۳ میلیمتر در ماه برای ناخنهای دست و ۱ میلیمتر برای ناخنهای پا) و مشاهده نتایج درمان ممکن است چندین ماه طول بکشد. هدف اصلی درمان، بهبود ظاهر ناخنها، کاهش درد و ناراحتی و جلوگیری از آسیب بیشتر است. انتخاب روش درمانی به شدت بیماری، تعداد ناخنهای درگیر، وجود پسوریازیس پوستی یا مفصلی همزمان و ترجیحات بیمار بستگی دارد.
۱. درمانهای موضعی: اولین خط دفاعی و مناسب برای موارد خفیف تا متوسط این درمانها مستقیماً روی ناخنها و پوست اطراف آنها اعمال میشوند و معمولاً برای موارد خفیف یا زمانی که تعداد کمی از ناخنها درگیر هستند، تجویز میشوند. استفاده منظم و طولانیمدت (اغلب حداقل ۶ ماه) برای دیدن نتایج ضروری است.
کورتیکواستروئیدهای موضعی قوی یا بسیار قوی: این داروها به شکل پماد، کرم، لوسیون یا حتی لاک ناخن در دسترس هستند و به کاهش التهاب و رشد بیش از حد سلولها کمک میکنند. متخصص پوست نوع و قدرت مناسب و همچنین مدت زمان استفاده را تعیین میکند.
آنالوگهای ویتامین D موضعی (مانند کلسیپوتریول یا کلسیتریول): این داروها با تنظیم رشد سلولهای پوستی و کاهش التهاب عمل میکنند و میتوانند برای درمان ضخیم شدن پوست زیر ناخن (هایپرکراتوزیس) مفید باشند. اغلب به صورت ترکیبی با کورتیکواستروئیدها استفاده میشوند.
رتینوئیدهای موضعی (مانند تازاروتن): این مشتقات ویتامین A میتوانند به بهبود حفرهدار شدن، جدا شدن ناخن و تغییر رنگ آن کمک کنند. ممکن است باعث تحریک پوست اطراف ناخن شوند، بنابراین باید با دقت و طبق دستور پزشک استفاده شوند.
آنترالین (Anthralin): این دارو با کاهش سرعت تکثیر سلولهای پوستی عمل میکند و میتواند برای ضخیم شدن زیر ناخن و جدا شدن آن مفید باشد، اما ممکن است باعث تغییر رنگ موقت ناخن و پوست اطراف شود.
ترکیبات حاوی اوره و سالیسیلیک اسید: این مواد به عنوان کراتولیتیک عمل کرده و به نرم شدن و برداشتن پوستههای ضخیم زیر ناخن کمک میکنند.
۲. تزریقات داخل ضایعه (Intralesional Corticosteroid Injections): درمان هدفمند برای ناخنهای مقاوم در مواردی که پسوریازیس ناخن شدید است یا به درمانهای موضعی پاسخ نمیدهد، پزشک ممکن است تزریق مقادیر کمی از کورتیکواستروئید را مستقیماً به ماتریکس ناخن (ریشه ناخن) یا بستر ناخن آسیبدیده توصیه کند. این روش میتواند برای بهبود ضخیم شدن، ایجاد شیارها و جدا شدن ناخن بسیار مؤثر باشد. تزریقات معمولاً هر ۴ تا ۶ هفته یکبار تکرار میشوند و ممکن است کمی دردناک باشند.
(H3) ۳. نور درمانی (Phototherapy): استفاده از قدرت نور برای کنترل التهاب و بهبود علائم نور درمانی شامل قرار دادن ناخنها در معرض انواع خاصی از نور فرابنفش (UV) تحت نظارت پزشکی است.

- PUVA (پسورالن + UVA): در این روش، ابتدا از دارویی به نام پسورالن (به صورت خوراکی یا موضعی) استفاده میشود که پوست را به نور UVA حساستر میکند، سپس ناخنها در معرض نور UVA قرار میگیرند. این روش میتواند برای جدا شدن و تغییر رنگ ناخن مفید باشد.
- لیزر اگزایمر (Excimer Laser): این لیزر، نور UVB با طول موج خاصی را به طور هدفمند به نواحی آسیبدیده ناخن میتاباند و میتواند در موارد مقاوم مؤثر باشد.
۴. درمانهای سیستمیک: رویکردی جامع برای موارد شدید، گسترده یا همراه با آرتریت پسوریاتیک زمانی که پسوریازیس ناخن شدید است، تعداد زیادی از ناخنها را درگیر کرده، به درمانهای موضعی پاسخ نمیدهد، یا با پسوریازیس پوستی یا مفصلی شدید همراه است، پزشک ممکن است داروهای سیستمیک را تجویز کند. این داروها به صورت خوراکی یا تزریقی مصرف شده و کل سیستم ایمنی بدن را تحت تأثیر قرار میدهند.
متوترکسات (Methotrexate): یک داروی سرکوبکننده سیستم ایمنی که از دیرباز برای درمان پسوریازیس شدید استفاده میشود و میتواند در بهبود پسوریازیس ناخن نیز مؤثر باشد. نیاز به پایش منظم آزمایشگاهی دارد.
سیکلوسپورین (Cyclosporine): یکی دیگر از داروهای سرکوبکننده قوی سیستم ایمنی که برای دورههای کوتاه در موارد شدید پسوریازیس تجویز میشود. میتواند عوارض جانبی قابل توجهی داشته باشد.
اسیترتین (Acitretin): یک رتینوئید خوراکی (مشتق ویتامین A) که به تنظیم رشد سلولهای پوستی کمک میکند. برای خانمها در سنین باروری نیاز به اقدامات پیشگیری از بارداری بسیار دقیق دارد.
آپرمیلاست (Apremilast): یک داروی خوراکی جدیدتر که با مهار یک آنزیم خاص در مسیر التهابی عمل میکند و میتواند برای پسوریازیس و آرتریت پسوریاتیک، از جمله درگیری ناخن، مفید باشد.
۵. درمان های بیولوژیک: نسل جدید داروها برای موارد مقاوم و پیشرفته داروهای بیولوژیک، پروتئینهایی هستند که در آزمایشگاه و با استفاده از سلولهای زنده ساخته میشوند و به طور هدفمند بخشهای خاصی از سیستم ایمنی را که در ایجاد التهاب پسوریازیس نقش دارند، مهار میکنند. این داروها معمولاً برای موارد متوسط تا شدید پسوریازیس و آرتریت پسوریاتیک که به سایر درمانها پاسخ ندادهاند یا منع مصرف دارند، تجویز میشوند. داروهای بیولوژیک متعددی (مانند مهارکنندههای TNF-alpha، IL-17، یا IL-23) وجود دارند که نشان دادهاند میتوانند تأثیر بسیار خوبی بر بهبود پسوریازیس ناخن داشته باشند. این داروها به صورت تزریقی (زیرجلدی یا وریدی) تجویز میشوند.
۶. روشهای کمتر تهاجمی و جراحی (در موارد بسیار خاص و نادر)
- برداشتن ناخن (Nail Avulsion): در موارد بسیار شدید، دردناک و مقاوم به درمان که ناخن به شدت تغییر شکل داده یا عفونت کرده است، پزشک ممکن است برداشتن کل صفحه ناخن را توصیه کند تا بستر ناخن فرصت ترمیم پیدا کرده و ناخن جدید سالمتری رشد کند. این روش معمولاً آخرین گزینه درمانی است.
مدیریت و مراقبت از ناخنها در خانه: نکاتی کلیدی برای زندگی بهتر با پسوریازیس ناخن
علاوه بر درمانهای پزشکی، رعایت نکات مراقبتی در منزل میتواند به بهبود علائم، جلوگیری از تشدید آنها و افزایش اثربخشی درمانها کمک شایانی کند:
- ناخنها را کوتاه و تمیز نگه دارید: ناخنهای کوتاه کمتر در معرض آسیب و ضربه قرار میگیرند و احتمال جدا شدن آنها از بستر کاهش مییابد. لبههای ناخن را با سوهان به آرامی صاف کنید تا از گیر کردن به لباس و آسیب بیشتر جلوگیری شود.
- از آسیب رساندن به ناخنها و کوتیکول جداً خودداری کنید: ناخنها را نجوید، پوست اطراف آن (کوتیکول) را دستکاری نکنید و از تمیز کردن زیر ناخنها با ابزار تیز و خشن بپرهیزید. این کارها میتوانند باعث تشدید پدیده کوبنر شوند.
- ناخنها و کوتیکولها را به طور منظم مرطوب کنید: پس از هر بار شستشوی دست، و بهویژه قبل از خواب، از کرمها یا پمادهای مرطوبکننده غلیظ و چرب برای ناخنها و پوست اطراف آنها استفاده کنید. این کار به حفظ رطوبت، کاهش خشکی و شکنندگی کمک میکند.
- هنگام انجام کارهای خانه یا تماس با مواد شیمیایی از دستکش استفاده کنید: برای محافظت از ناخنها در برابر مواد شوینده، آب و ضربه، هنگام ظرف شستن، باغبانی یا سایر کارهای دستی، از دستکشهای نخی در زیر دستکشهای پلاستیکی یا وینیلی استفاده کنید.
- از مانیکور و پدیکورهای تهاجمی و ناخنهای مصنوعی (کاشت ناخن) خودداری کنید: این اقدامات میتوانند به ناخنها آسیب رسانده و پسوریازیس را تشدید کنند. اگر میخواهید از لاک ناخن استفاده کنید، از لاکهای ملایم و پاککنندههای فاقد استون استفاده نمایید و اجازه دهید ناخنها گاهی اوقات "نفس" بکشند.
- استرس خود را مدیریت کنید: همانطور که گفته شد، استرس یکی از محرکهای اصلی پسوریازیس است. روشهای مدیریت استرس مانند ورزش منظم، مدیتیشن، یوگا یا مشاوره روانشناسی میتوانند به کنترل بیماری کمک کنند.
- رژیم غذایی سالم و متعادل داشته باشید: اگرچه رژیم غذایی خاصی برای درمان پسوریازیس وجود ندارد، اما یک رژیم غذایی سالم و سرشار از میوهها، سبزیجات، غلات کامل و چربیهای سالم میتواند به سلامت عمومی و کاهش التهاب در بدن کمک کند. برخی افراد گزارش دادهاند که حذف برخی مواد غذایی (مانند گلوتن یا لبنیات) به بهبود علائمشان کمک کرده، اما این موضوع باید به صورت فردی و با مشورت پزشک بررسی شود.

پسوریازیس ناخن و ارتباط تنگاتنگ آن با آرتریت پسوریاتیک (Psoriatic Arthritis - PsA)
آرتریت پسوریاتیک یک نوع آرتریت التهابی مزمن است که میتواند در افراد مبتلا به پسوریازیس پوستی رخ دهد. تخمین زده میشود که حدود ۳۰ درصد از افراد مبتلا به پسوریازیس، به آرتریت پسوریاتیک نیز مبتلا میشوند. نکته بسیار مهم این است که درگیری ناخنها در پسوریازیس، یک عامل خطر و پیشبینیکننده قوی برای بروز آرتریت پسوریاتیک است. در حقیقت، در بسیاری از بیماران مبتلا به PsA، علائم پسوریازیس ناخن قبل از شروع دردهای مفصلی ظاهر میشود.
علائم شایع آرتریت پسوریاتیک شامل درد، تورم، گرمی و خشکی صبحگاهی در مفاصل (بهویژه مفاصل انگشتان دست و پا، مچ دست و پا، زانو و ستون فقرات)، التهاب تاندونها (بهویژه تاندون آشیل) و داکتیلیت (تورم سوسیسی شکل کل یک انگشت دست یا پا) است.
اگر مبتلا به پسوریازیس ناخن هستید و هرگونه درد یا ناراحتی مفصلی را تجربه میکنید، بسیار مهم است که در اسرع وقت به پزشک خود (متخصص پوست یا پزشک عمومی) اطلاع دهید. تشخیص و درمان زودهنگام آرتریت پسوریاتیک برای جلوگیری از آسیب دائمی به مفاصل و حفظ کیفیت زندگی حیاتی است. در این موارد، همکاری تیمی بین متخصص پوست و متخصص روماتولوژی ضروری خواهد بود.
چه زمانی باید فوراً به پزشک متخصص مراجعه کرد؟ زنگ خطرهای پسوریازیس ناخن
اگرچه پسوریازیس ناخن معمولاً یک اورژانس پزشکی نیست، اما در برخی شرایط نیاز به مراجعه فوریتر به پزشک وجود دارد:
- با مشاهده اولین علائم تغییرات در ناخنها: تشخیص زودهنگام همیشه بهترین نتیجه را در پی دارد.
- اگر درمانهای فعلی شما مؤثر نیستند یا علائم بدتر شدهاند: پزشک میتواند گزینههای درمانی دیگری را بررسی کند.
- اگر درد، ناراحتی یا حساسیت شدید در ناخنها یا پوست اطراف آنها دارید که فعالیتهای روزمره شما را مختل کرده است.
- اگر علائم عفونت ثانویه مشاهده کردید: مانند قرمزی، تورم، گرمی، درد شدید و ترشح چرک از اطراف ناخن. عفونتها نیاز به درمان فوری آنتیبیوتیکی یا ضدقارچی دارند.
- اگر همزمان با مشکلات ناخن، دچار درد، تورم یا خشکی مفاصل شدهاید: این میتواند نشانهای از شروع آرتریت پسوریاتیک باشد که نیاز به بررسی توسط روماتولوژیست دارد.
- اگر پسوریازیس ناخن تأثیر منفی قابل توجهی بر کیفیت زندگی، اعتماد به نفس یا وضعیت روحی شما گذاشته است.
کلام آخر های ورت: امید، آگاهی و راهکارهای موثر برای مدیریت پسوریازیس ناخن
زندگی با پسوریازیس ناخن ممکن است چالشبرانگیز باشد، اما مهم است بدانید که شما تنها نیستید و راهکارهای درمانی و مدیریتی مؤثری برای بهبود این وضعیت وجود دارد. اگرچه درمان قطعی برای پسوریازیس هنوز کشف نشده است، اما با پیشرفتهای چشمگیر در علم پزشکی، امروزه میتوان علائم را به خوبی کنترل کرده و کیفیت زندگی بیماران را به طور قابل توجهی افزایش داد.
کلید موفقیت در مدیریت پسوریازیس ناخن، آگاهی، صبر، پیگیری منظم درمانهای تجویز شده توسط پزشک متخصص و رعایت دقیق نکات مراقبتی در منزل است. به یاد داشته باشید که هر فرد به درمانها پاسخ متفاوتی میدهد و ممکن است برای یافتن بهترین روش درمانی برای شما، نیاز به امتحان کردن چندین گزینه باشد.
در این مسیر، همکاری نزدیک با تیم پزشکی خود، شامل متخصص پوست و در صورت نیاز روماتولوژیست، بسیار حائز اهمیت است. آنها میتوانند بهترین برنامه درمانی را متناسب با شرایط خاص شما طراحی کرده و شما را در طول این مسیر همراهی کنند.
ما در هایورت، همواره در کنار شما هستیم تا با ارائه اطلاعات دقیق، معتبر و بهروز، به شما در درک بهتر این بیماری و مدیریت مؤثر آن کمک کنیم. به قدرت علم و توانایی خود برای کنترل این چالش ایمان داشته باشید. امید همیشه هست.