پسوریازیس چیست؟ علت، علائم، پیشگیری و درمان (۲۰۲۵)
پسوریازیس چیست؟ علائم، علت (ژنتیک، استرس، محرک ها) و درمان علائم آزاردهنده پسوریازیس (خارش، پوسته ریزی، قرمزی). راهکار های پیشگیری از شعله ور شدن در وبلاگ های ورت.
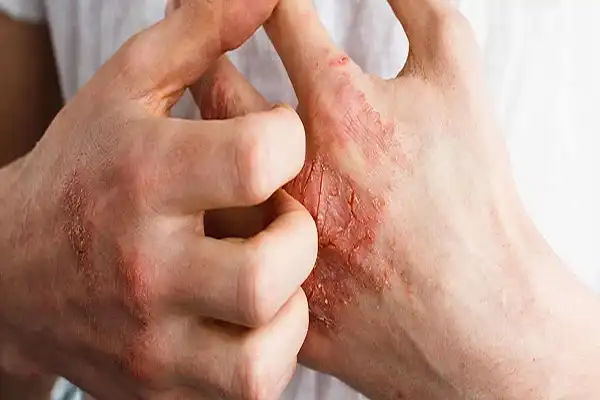
پسوریازیس چیست؟ علائم، علل، راهکارهای پیشگیری و درمان کامل این بیماری خودایمنی پوست
پوست ما، بزرگترین عضو بدن و اولین سد دفاعی ما در برابر دنیای بیرون است. اما گاهی اوقات، سیستم دفاعی خود بدن به اشتباه به سلولهای پوست حمله کرده و باعث ایجاد یک بیماری مزمن و آزاردهنده به نام پسوریازیس (Psoriasis) میشود. این بیماری که با لکههای قرمز، پوسته پوسته و اغلب خارشدار روی پوست مشخص میشود، میتواند کیفیت زندگی فرد را تحت تأثیر قرار دهد و علاوه بر مشکلات جسمی، باعث ناراحتیهای روحی و اجتماعی نیز گردد.
پسوریازیس یک بیماری شایع است که میلیون ها نفر را در سراسر جهان درگیر میکند، اما متأسفانه هنوز برای بسیاری ناشناخته است و باورهای غلط زیادی در مورد آن وجود دارد. آیا پسوریازیس واگیردار است؟ آیا درمان قطعی دارد؟ چه عواملی باعث ایجاد یا تشدید آن میشوند؟ و چگونه میتوان با آن زندگی کرد و علائمش را کنترل نمود؟
در این راهنمای جامع و کامل از های ورت (hiwert.com)، قصد داریم به طور دقیق و با زبانی ساده، به دنیای پسوریازیس قدم بگذاریم. از تعریف علمی بیماری و شناخت انواع و علائم آن گرفته تا بررسی علل ژنتیکی و محیطی، معرفی مؤثرترین راهکارهای پیشگیری از شعلهور شدن بیماری و تشریح جدیدترین روشهای درمانی موجود. هدف ما افزایش آگاهی شما و ارائهی اطلاعات کاربردی برای مدیریت بهتر این بیماری و داشتن زندگی باکیفیتتر است. پس با ما همراه باشید.
پسوریازیس دقیقاً چیست؟ (نگاهی به مکانیسم بیماری خودایمنی)
پسوریازیس یک بیماری پوستی مزمن، غیرواگیردار و خودایمنی (Autoimmune) است. در این بیماری، سیستم ایمنی بدن به اشتباه، سلولهای سالم پوست را به عنوان عامل خارجی یا عفونت شناسایی کرده و به آنها حمله میکند. این حمله باعث ایجاد یک فرآیند التهابی و همچنین افزایش سرعت چرخه تولید سلولهای پوست میشود.
در حالت عادی، سلولهای پوست در لایههای عمقی تولید شده و به تدریج به سطح میآیند و سلولهای مردهی قدیمیتر را کنار میزنند. این فرآیند معمولاً حدود یک ماه طول میکشد. اما در افراد مبتلا به پسوریازیس، این چرخه به شدت سریع شده و ممکن است فقط چند روز طول بکشد! در نتیجه، سلولهای پوستی نارس به سرعت در سطح پوست انباشته شده و نمیتوانند به طور طبیعی بریزند. این تجمع سلولی، باعث ایجاد ضایعات ضخیم، قرمز یا بنفش/خاکستری (بسته به رنگ پوست فرد) و پوستهپوسته میشود که مشخصهی اصلی بیماری پسوریازیس است.
نکته بسیار مهم: پسوریازیس واگیردار نیست و از فردی به فرد دیگر منتقل نمیشود.
(H2) انواع شایع پسوریازیس (تمرکز بر پسوریازیس پلاکی)
پسوریازیس انواع مختلفی دارد که شایعترین آنها عبارتند از:
- پسوریازیس پلاکی (Plaque Psoriasis): شایعترین نوع است و حدود 80 تا 90 درصد موارد را شامل میشود. مشخصهی آن، ایجاد پلاکها یا لکههای برجسته، قرمز (در پوست روشن) یا بنفش/خاکستری (در پوست تیره) با پوستههای ضخیم و نقرهای-سفید است. این پلاکها بیشتر در نواحی مانند زانوها، آرنجها، کمر و پوست سر دیده میشوند، اما میتوانند در هر قسمتی از بدن ظاهر شوند. این پلاکها ممکن است با خارش، درد یا ترکخوردگی همراه باشند.
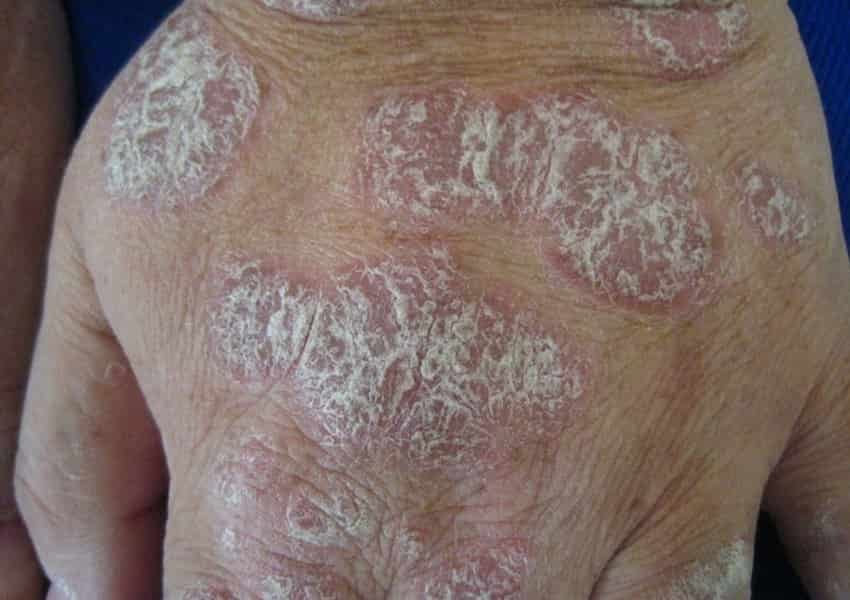
- انواع دیگر (اشاره کوتاه): انواع کمتر شایع پسوریازیس شامل گوتات یا قطره ای (لکههای کوچک و قرمز شبیه قطره)، معکوس (در نواحی چین خورده پوست مانند زیر بغل و کشاله ران)، پوسچولار یا چرکی (برجستگیهای چرکی)، اریترودرمیک (قرمزی و پوستهریزی وسیع در تمام بدن)، پسوریازیس ناخن (ایجاد تغییراتی مانند فرورفتگی، ضخیم شدن یا جدا شدن ناخن) و آرتریت پسوریاتیک (که علاوه بر پوست، مفاصل را نیز درگیر کرده و باعث درد، تورم و سفتی مفاصل میشود) میباشند.

علائم و نشانههای پسوریازیس: چگونه آن را بشناسیم؟
علائم پسوریازیس بسته به نوع و شدت آن در افراد مختلف، متفاوت است. اما شایعترین نشانهها عبارتند از:
- پلاک ها یا لکه های پوستی: برجسته، قرمز/بنفش/خاکستری رنگ با مرزهای مشخص.
- پوسته های نقرهای-سفید: لایههای ضخیم و خشک پوست مرده روی پلاکها.
- خشکی شدید پوست: که میتواند منجر به ترک خوردن و خونریزی شود.
- خارش (Pruritus): گاهی اوقات شدید و آزاردهنده.
- سوزش یا درد: در نواحی درگیر پوست.
- تغییرات ناخن: ضخیم شدن، ایجاد حفرههای ریز (Pitting)، تغییر رنگ یا جدا شدن ناخن از بستر.
- درد، تورم و سفتی مفاصل: در صورت ابتلا به آرتریت پسوریاتیک.
علائم پسوریازیس معمولاً به صورت دورهای ظاهر میشوند؛ یعنی دورههای شعلهور شدن (Flare-up) که علائم شدیدتر هستند و دورههای بهبودی یا خاموشی (Remission) که علائم خفیفتر شده یا کاملاً از بین میروند.
چرا پسوریازیس ایجاد میشود؟ (عوامل ژنتیکی و محرکهای محیطی)
علت دقیق پسوریازیس هنوز به طور کامل شناخته نشده است، اما مشخص شده که ترکیبی از عوامل ژنتیکی و محیطی در بروز آن نقش دارند:
-
ژنتیک: عامل اصلی زمینه ساز پسوریازیس یک زمینه ژنتیکی قوی دارد. داشتن سابقهی خانوادگی پسوریازیس، خطر ابتلا به آن را به طور قابل توجهی افزایش میدهد. ژنهای خاصی شناسایی شدهاند که فرد را مستعد ابتلا به این بیماری خودایمنی میکنند. با این حال، داشتن این ژنها لزوماً به معنای ابتلا به پسوریازیس نیست و عوامل محیطی نیز نقش مهمی در فعال شدن بیماری دارند.
-
سیستم ایمنی بیشفعال: حمله به سلولهای خودی همانطور که گفته شد، پسوریازیس یک بیماری خودایمنی است. در افراد مستعد، سیستم ایمنی (بهویژه سلولهای T) به اشتباه فعال شده و به سلولهای سالم پوست حمله میکند. این حمله باعث ایجاد التهاب و تسریع فرآیند تولید سلولهای پوست میشود.
محرک های شعله ور کننده (Triggers): جرقه های بیماری! در افرادی که زمینهی ژنتیکی پسوریازیس را دارند، عوامل محیطی مختلفی میتوانند باعث شروع بیماری یا شعلهور شدن علائم شوند. شناسایی و اجتناب از این محرکها، بخش مهمی از مدیریت بیماری است. شایعترین محرکها عبارتند از:
عفونت ها: بهخصوص عفونتهای استرپتوکوکی گلو (که اغلب باعث شروع پسوریازیس گوتات میشود)، اما عفونتهای دیگر پوستی یا تنفسی نیز میتوانند محرک باشند.
آسیبهای پوستی (پدیده کوبنر - Koebner Phenomenon): هرگونه آسیب به پوست مانند بریدگی، خراش، سوختگی (از جمله آفتابسوختگی)، نیش حشرات، یا حتی تاتو و سوراخ کردن پوست میتواند باعث ایجاد ضایعات پسوریازیس در محل آسیب شود.
استرس روانی: استرس یکی از قویترین و شایعترین محرکهای پسوریازیس است. استرس باعث ایجاد واکنشهای التهابی در بدن میشود که میتواند بیماری را شعلهور کند. (مطالعات نشان دادهاند استرس میتواند باعث تشدید علائم در حدود ۶۸٪ بزرگسالان مبتلا شود).
سیگار کشیدن: سیگار نه تنها خطر ابتلا به پسوریازیس را افزایش میدهد، بلکه شدت بیماری را نیز بیشتر میکند.
مصرف الکل زیاد: ارتباط قطعی آن مشخص نیست، اما به نظر میرسد مصرف زیاد الکل، بهخصوص در مردان، بتواند علائم را بدتر کند.
برخی داروها: داروهای خاصی شناخته شدهاند که میتوانند باعث شروع یا تشدید پسوریازیس شوند، از جمله: لیتیوم (برای اختلالات روانی)، برخی داروهای فشار خون مانند بتابلاکرها (مثل پروپرانولول) و مهارکنندههای ACE، داروهای ضدمالاریا (کلروکین)، و برخی داروهای ضدالتهابی غیراستروئیدی (NSAIDs) مانند ایندومتاسین. هرگز داروی تجویز شده را بدون مشورت با پزشک قطع نکنید!
تغییرات آب و هوایی: هوای سرد و خشک (بهویژه در زمستان) باعث خشکی پوست شده و علائم را تشدید میکند. در مقابل، هوای گرم و مرطوب و تابش ملایم نور خورشید معمولاً برای بسیاری از بیماران مفید است.
چاقی و اضافه وزن: مطالعات ارتباط بین اضافه وزن و افزایش خطر و شدت پسوریازیس را نشان دادهاند.
تغییرات هورمونی: نوسانات هورمونی در دوران بلوغ، بارداری یا یائسگی میتواند بر بیماری تأثیر بگذارد.
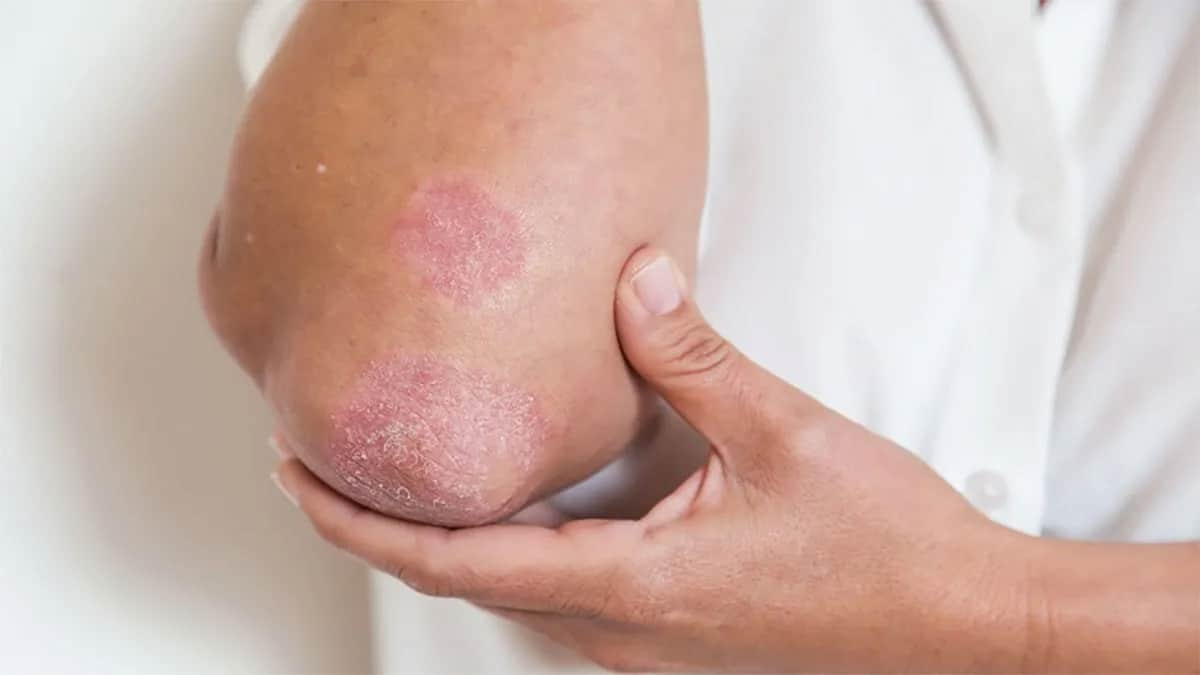
پیشگیری از پسوریازیس: آیا ممکن است؟ (تمرکز بر پیشگیری از شعلهور شدن)
اگرچه پیشگیری کامل از ابتلا به پسوریازیس (به دلیل نقش قوی ژنتیک) تقریباً غیرممکن است، اما با رعایت نکات و تغییرات در سبک زندگی، میتوان به طور قابل توجهی از شعلهور شدن (Flare-up) بیماری و تشدید علائم پیشگیری کرد:
- (H3) شناسایی و مدیریت محرکهای فردی: مهمترین گام، شناسایی عواملی است که به طور خاص باعث تشدید علائم در شما میشوند. میتوانید با یادداشت کردن زمان شعلهور شدن بیماری و اتفاقات یا شرایط پیش از آن (مانند استرس، عفونت، مصرف غذای خاص)، محرکهای خود را بهتر بشناسید و تا حد امکان از آنها دوری کنید.
- (H3) مدیریت استرس: یادگیری تکنیکهای مدیریت استرس مانند یوگا، مدیتیشن، تنفس عمیق، ورزش منظم یا صحبت با مشاور، نقش بسیار مهمی در کنترل بیماری دارد.
مراقبت صحیح و روزانه از پوست:
مرطوبسازی مداوم: این کلیدیترین نکته است! پوست خشک، مستعد شعلهور شدن پسوریازیس است. پوست خود را همیشه مرطوب نگه دارید. از کرمها و پمادهای غلیظ و چرب (مانند وازلین یا کرمهای حاوی روغن معدنی) استفاده کنید، بهخصوص بلافاصله پس از حمام که پوست هنوز رطوبت دارد. این کار به حفظ رطوبت و کاهش پوستهریزی کمک میکند. (انواع [مرطوب کننده های قوی برای پوست خشک و حساس] در های ورت موجود است.
حمام و دوش ملایم: حمام یا دوش گرفتن را به حداکثر ۱۰ دقیقه محدود کنید. از آب داغ که چربی پوست را از بین میبرد، پرهیز کرده و از آب ولرم استفاده کنید. از صابونها و شویندههای ملایم و مخصوص پوست حساس استفاده کنید. پس از حمام، پوست را به آرامی با حوله خشک کنید (بدون مالش شدید) و فوراً مرطوبکننده بزنید. افزودن نمک دریای مرده یا روغنهای مخصوص به آب وان نیز میتواند تسکیندهنده باشد.
جلوگیری از آسیب پوستی: از خراشیدن یا کندن پلاکها جداً خودداری کنید، زیرا باعث بدتر شدن آن میشود (پدیده کوبنر). هنگام اصلاح یا کوتاه کردن ناخنها بسیار مراقب باشید. از تاتو، سوراخ کردن پوست یا طب سوزنی در نواحی مستعد پرهیز کنید. برای جلوگیری از نیش حشرات از دافع حشرات و برای جلوگیری از خراشیدگی هنگام باغبانی از دستکش استفاده کنید.
سبک زندگی سالم:
ترک سیگار و محدود کردن الکل: این دو عامل میتوانند به طور قابل توجهی به بهبود علائم کمک کنند.
حفظ وزن مناسب: کاهش وزن در افراد چاق میتواند شدت پسوریازیس را کاهش دهد.
رژیم غذایی: اگرچه شواهد قطعی مبنی بر تاثیر رژیم غذایی خاص بر پسوریازیس وجود ندارد، اما بسیاری از متخصصان و بیماران، پیروی از یک رژیم غذایی متعادل و ضدالتهابی (سرشار از میوهها، سبزیجات، ماهیهای چرب حاوی امگا-۳، مغزها و دانهها) را مفید میدانند. برخی افراد با حذف یا محدود کردن مواد غذایی خاصی مانند لبنیات، گلوتن، گوشت قرمز، غذاهای فرآوری شده یا سبزیجات خانواده بادنجانیان (گوجه فرنگی، سیب زمینی، فلفل) بهبود علائم را تجربه میکنند. شناسایی مواد غذایی محرک احتمالی، امری فردی است و بهتر است با مشورت پزشک یا متخصص تغذیه انجام شود.

نور خورشید (با احتیاط!): تابش ملایم و کوتاهمدت (حدود ۲۰ دقیقه) نور خورشید (اشعه UVB) میتواند به کاهش رشد سلول های پوست و بهبود علائم کمک کند. اما آفتاب سوختگی خود یک محرک قوی است! حتماً از ضدآفتاب استفاده کنید و از قرار گرفتن در معرض آفتاب شدید ظهر پرهیز کنید. قبل از شروع آفتابدرمانی، با پزشک خود مشورت کنید، بهخصوص اگر دارو مصرف میکنید.
مدیریت داروها: لیست تمام داروهای مصرفی خود (حتی بدون نسخه) را به پزشک اطلاع دهید و در مورد احتمال تأثیر آنها بر پسوریازیس سوال کنید. هرگز دارویی را خودسرانه قطع نکنید.
استفاده از دستگاه بخور: در فصول سرد و خشک یا در محیطهای داخلی با هوای خشک، استفاده از دستگاه بخور میتواند به مرطوب نگه داشتن پوست کمک کن.
تشخیص پسوریازیس: چه زمانی به پزشک مراجعه کنیم؟
تشخیص پسوریازیس معمولاً توسط پزشک (عمومی یا متخصص پوست) و بر اساس معاینهی بالینی پوست، پوست سر و ناخنها و پرسیدن سوالاتی در مورد سابقهی پزشکی و خانوادگی شما انجام میشود.
در برخی موارد، ممکن است پزشک برای تأیید تشخیص یا تعیین نوع دقیق پسوریازیس و رد کردن سایر بیماریهای پوستی مشابه، نیاز به نمونهبرداری کوچک از پوست (بیوپسی) و بررسی آن زیر میکروسکوپ داشته باشد.
اگر مشکوک به پسوریازیس هستید یا علائم پوستی غیرمعمولی دارید، حتماً به پزشک مراجعه کنید.
💊💡🧴 درمان و مدیریت پسوریازیس: از کرم تا داروهای پیشرفته (راهکارهای مؤثر)
اگرچه پسوریازیس در حال حاضر درمان قطعی ندارد، اما خوشبختانه روشهای درمانی بسیار مؤثر و متنوعی برای کنترل علائم، کاهش التهاب، کند کردن رشد سلولهای پوست، حذف پوستهها و بهبود کیفیت زندگی بیماران وجود دارد. هدف اصلی درمان، یافتن مؤثرترین روش با کمترین عوارض جانبی ممکن برای هر فرد است. انتخاب روش درمانی به نوع، شدت، وسعت و محل پسوریازیس، پاسخ به درمانهای قبلی و شرایط کلی سلامت بیمار بستگی دارد. درمانها معمولاً از ملایمترین گزینهها شروع شده و در صورت عدم پاسخ، به سمت درمانهای قویتر پیش میروند.
(H3) درمانهای موضعی (Topical - برای موارد خفیف تا متوسط): این درمان ها مستقیماً روی پوست اعمال میشوند:
- مرطوب کننده ها: سنگ بنای درمان! استفاده روزانه و مکرر از مرطوبکنندههای غلیظ و فاقد عطر ضروری است.
- کورتیکواستروئیدهای موضعی: رایجترین داروهای تجویزی هستند که التهاب و خارش را به سرعت کاهش میدهند. در قدرتها و اشکال مختلف (کرم، پماد، لوسیون، شامپو) موجودند. استفاده طولانیمدت از انواع قوی آن میتواند باعث نازک شدن پوست شود.
- آنالوگهای ویتامین D (مثل کلسیپotriene, Calcitriol): سرعت رشد سلولهای پوست را کاهش میدهند. اغلب همراه با کورتیکواستروئیدها استفاده میشوند.
- رتینوئیدهای موضعی (مثل Tazarotene): از مشتقات ویتامین A هستند و به کاهش پوستهریزی و التهاب کمک میکنند. پوست را به نور حساس میکنند و در بارداری منع مصرف دارند.
- مهارکنندههای کلسینورین (مثل Tacrolimus, Pimecrolimus): برای نواحی حساس مانند صورت و چینهای پوستی مناسب هستند و التهاب را کاهش میدهند. برای استفاده طولانیمدت توصیه نمیشوند.
- اسید سالیسیلیک: به جدا شدن پوستهها کمک میکند، بهویژه در پسوریازیس پوست سر (در شامپوها و محلولها).
- قطران زغال سنگ (Coal Tar): یک درمان قدیمی که خارش، پوستهریزی و التهاب را کاهش میدهد اما میتواند باعث تحریک پوست، لک شدن لباسها و بوی نامطبوع شود.
- آنترالین (Anthralin): سرعت رشد سلولها را کم میکند و پوستهها را برمیدارد. محرک است و پوست و لباس را رنگی میکند. معمولاً به صورت درمان تماسی کوتاه استفاده میشود
نوردرمانی (Phototherapy - برای موارد متوسط تا شدید): استفاده کنترلشده از نور ماوراء بنفش (UV) طبیعی یا مصنوعی:
نور خورشید (Heliotherapy): قرار گرفتن کوتاهمدت و منظم در معرض نور خورشید (با احتیاط و استفاده از ضدآفتاب در نواحی سالم) میتواند مفید باشد.
UVB (پرتو فرابنفش B): رایجترین نوع نوردرمانی است. میتواند به صورت پهنباند (Broadband) یا باریکباند (Narrowband) باشد (باریکباند مؤثرتر و رایجتر است). نیاز به جلسات منظم (۲-۳ بار در هفته) در کلینیک یا با دستگاه خانگی (تحت نظر پزشک) دارد.
PUVA (پسورالن + UVA): درمان قویتر که شامل مصرف داروی حساسکننده به نور (پسورالن) و سپس قرار گرفتن در معرض پرتو UVA است. اثربخشی بالایی دارد اما خطرات بلندمدت بیشتری (پیری پوست، افزایش خطر سرطان پوست) را به همراه دارد.
لیزر اگزایمر (Excimer Laser): پرتوی متمرکز UVB را به ضایعات کوچک و مقاوم میتاباند و نیاز به جلسات کمتری دارد.

داروهای سیستمیک (خوراکی یا تزریقی - برای موارد متوسط تا شدید و مقاوم): این داروها کل بدن را تحت تأثیر قرار میدهند و معمولاً برای موارد شدیدتر یا در صورت عدم پاسخ به درمانهای دیگر تجویز میشوند:
رتینوئیدهای خوراکی (مثل Acitretin): تولید سلولهای پوست را کاهش میدهند. عوارضی مانند خشکی پوست دارند و در بارداری اکیداً ممنوع هستند.
داروهای سرکوب کننده سیستم ایمنی سنتی:
متوترکسات (Methotrexate): به صورت خوراکی (معمولاً هفتگی) مصرف میشود. تولید سلولها را کم کرده و التهاب را سرکوب میکند. نیاز به آزمایشهای منظم خون و کبد دارد. در زمان اقدام به بارداری (هم زن و هم مرد) و شیردهی منع مصرف دارد.
سیکلوسپورین (Cyclosporine): به صورت خوراکی مصرف میشود و سیستم ایمنی را سرکوب میکند. مؤثر است اما به دلیل عوارض جانبی (فشار خون، مشکلات کلیوی، افزایش خطر عفونت و سرطان) نمیتوان بیش از یک سال به طور مداوم استفاده کرد. نیاز به پایش منظم دارد و در بارداری و شیردهی منع مصرف دارد.
داروهای بیولوژیک (Biologics): نسل جدیدتر و هدفمندتر داروها که معمولاً به صورت تزریقی (زیرجلدی یا وریدی) استفاده میشوند. این داروها بخشهای خاصی از سیستم ایمنی را که در ایجاد پسوریازیس نقش دارند، مهار میکنند. بسیار مؤثر هستند و میتوانند در عرض چند هفته علائم را به طور چشمگیری بهبود بخشند. نمونهها شامل اتانرسپت (Enbrel)، آدالیمومب (Humira)، اوستکینومب (Stelara)، سکوکینومب (Cosentyx)، ایکسیکیزومب (Taltz)، گوسلکومب (Tremfya)، ریسانکیزومب (Skyrizi) و ... میباشند. این داروها گرانقیمت هستند و خطر افزایش عفونتها (از جمله سل) را به همراه دارند و نیاز به غربالگری قبل از شروع درمان دارند.
(H3) درمانهای جایگزین و مکمل (Alternative Medicine): شواهد علمی قوی برای حمایت از این درمانها محدود است، اما برخی افراد مبتلا به پسوریازیس خفیف تا متوسط ممکن است از آنها در کنار درمانهای اصلی برای کاهش خارش و پوستهریزی استفاده کنند:
کرم عصاره آلوئهورا: ممکن است به کاهش التهاب و خارش کمک کند.
مکملهای روغن ماهی (امگا-۳): برخی مطالعات اثرات ضدالتهابی و بهبودی در ترکیب با نوردرمانی را نشان دادهاند.
زرشک کوهی (Oregon grape) موضعی: گزارشهایی از کاهش شدت علائم وجود دارد.
حمام نمک دریای مرده یا بلغور جو دوسر.
طب سوزنی. مهم: قبل از امتحان هرگونه درمان جایگزین، حتماً با پزشک خود مشورت کنید.

های ورت: همراه شما در مسیر مدیریت و مراقبت از پوست
زندگی با یک بیماری مزمن پوستی مانند پسوریازیس نیازمند دسترسی به اطلاعات معتبر و محصولات مراقبتی مناسب است. های ورت (hiwert.com) تلاش میکند تا با ارائهی محتوای آموزشی دقیق و بهروز، به شما در درک بهتر این بیماری و راهکارهای مدیریت آن کمک کند. همچنین، ما مجموعه ای از محصولات مراقبتی پوست را که میتوانند به عنوان بخشی از روتین روزانه برای افراد مبتلا به پسوریازیس (تحت نظر پزشک) مفید باشند، گردآوری کردهایم:
[مرطوب کننده های قوی و فاقد عطر] برای پوست های خشک و حساس.
[شوینده های بسیار ملایم بدن و صورت].
پرسش های متداول
- آیا پسوریازیس واگیردار است؟ خیر، پسوریازیس یک بیماری خودایمنی است و به هیچ وجه از فردی به فرد دیگر منتقل نمیشود.
- آیا پسوریازیس درمان قطعی دارد؟ در حال حاضر خیر. پسوریازیس یک بیماری مزمن است، اما با درمان های موجود میتوان علائم آن را به خوبی کنترل کرد و دورههای بهبودی طولانی مدت داشت.
- بهترین درمان برای پسوریازیس چیست؟ "بهترین" درمان وجود ندارد و انتخاب روش درمانی کاملاً فردی است و به نوع، شدت، محل پسوریازیس و وضعیت کلی سلامت بیمار بستگی دارد. حتماً باید توسط پزشک متخصص پوست (درماتولوژیست) تعیین شود.
- آیا رژیم غذایی خاصی برای پسوریازیس وجود دارد؟ شواهد قطعی برای رژیم غذایی خاص وجود ندارد، اما رژیم غذایی سالم و ضدالتهابی و حفظ وزن مناسب میتواند به مدیریت بیماری کمک کند. شناسایی و حذف مواد غذایی محرک احتمالی نیز برای برخی افراد مفید است (با مشورت پزشک).
- استرس چقدر در پسوریازیس نقش دارد؟ استرس یکی از مهمترین و شایعترین عوامل محرک برای شعلهور شدن پسوریازیس در بسیاری از افراد است. یادگیری روشهای مدیریت استرس بخش مهمی از کنترل بیماری است.
زندگی با پسوریازیس؛ مدیریت، امید و کیفیت زندگی
پسوریازیس یک بیماری مزمن خودایمنی است که میتواند چالشهای جسمی و روحی ایجاد کند. اما مهم است بدانیم که این بیماری غیرواگیردار است و با وجود اینکه درمان قطعی ندارد، کاملاً قابل کنترل و مدیریت میباشد. کلید اصلی، شناخت بیماری، شناسایی و اجتناب از محرکهای فردی، مراقبت دقیق و مداوم از پوست (بهویژه مرطوبسازی)، پیروی از برنامهی درمانی تجویز شده توسط پزشک (شامل درمانهای موضعی، نوردرمانی یا داروهای سیستمیک) و اتخاذ سبک زندگی سالم (مدیریت استرس، تغذیه مناسب، ترک سیگار) است. با مدیریت صحیح، افراد مبتلا به پسوریازیس میتوانند دورههای طولانی بهبودی را تجربه کرده و کیفیت زندگی بالایی داشته باشند. اگر شما یا یکی از عزیزانتان با پسوریازیس درگیر هستید، هرگز ناامید نشوید و حتماً تحت نظر پزشک متخصص پوست باشید.
های ورت، برای شما آرزوی سلامتی و آرامش دارد! ✨



